- Når jeg møter en pasient for første gang presenterer jeg meg alltid. Selv om han er veldig liten, er jeg for å fortelle ham hva som venter ham, ikke å jukse. Vis ham at hans mening er viktig, at den teller, og at han er fullstendig klar over at han er involvert i hele prosessen og at ingenting skjer utenfor ham - sier prof. Anna Raciborska, leder for Institutt for onkologi og onkologisk kirurgi for barn og ungdom i Warszawa.
- Solide svulster behandles ved Institutt for onkologi og kirurgi for barn og ungdom, som du er leder for. Hva er de egentlig?
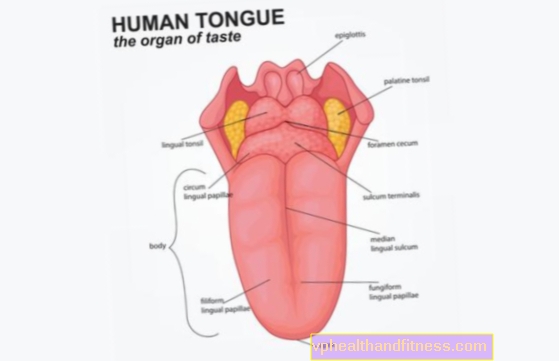
Prof. Anna Raciborska: Først og fremst må du innse at kreft kan komme fra forskjellige celler. Inndelingen deres er litt konvensjonell, men den viser hvor de kommer fra. Pediatrisk onkologi kan deles inn i tre store grupper.Den første er hematooncology, dvs. den som omhandler svulster med opprinnelse i blodceller, for eksempel leukemi eller lymfomer. Den andre er svulster i sentralnervesystemet (CNS), dvs. hjernen og ryggmargen, som oppstår i sentralnervesystemet, dvs. i hodet eller ryggmargen. CNS-svulster er også solide svulster, men de antas å være en egen gruppe fra alle de andre.
Vev som ikke flyter i kroppen vår som blod, som kinn, nese, øye, tunge, bein eller lever, er steder hvor solide svulster kan dukke opp. I hver av disse tre gruppene er diagnose og behandling litt annerledes.
- Hva er forskjellen for eksempel i hemato-onkologisk behandling og solide svulster?
En pasient som lider av leukemi, for eksempel, krever streng isolasjon, fordi han i de fleste tilfeller mister immuniteten fullstendig. Derfor kan han ikke kontakte noen, og andre handlinger blir tatt når han blir feberaktig. Når en pasient har en solid svulst, har han de facto vanligvis et effektivt immunsystem, og vi behandler denne pasienten annerledes. Etter å ha passert den såkalte Etter å ha fått cellegift, har pasientene vanligvis et godt antall hvite blodlegemer. Vi vet at vi kan behandle ham som om vi ikke kan behandle en pasient med hematopoietiske svulster. En pasient med en solid tumor krever vanligvis ikke så streng og absolutt isolasjon.
- Er denne inndelingen i disse tre gruppene gunstig for pasienten? Kanskje det ville være bedre om en lege eller et senter ville behandle alle typer kreft?
Jeg tror dette er den riktige tilnærmingen til fordel for pasienten. Alle ønsker å bli behandlet på høyt nivå, medisinsk kunnskap har avansert mye. Hvis jeg er lege som spesialiserer meg i solide svulster, kjenner jeg selvfølgelig spesialiseringen og prinsippene for å behandle leukemi, men jeg oppdaterer ikke kunnskapene mine så mye som den som har med det å gjøre. Spesifisiteten til å håndtere hver kreft er forskjellig. Så hvis vi har å gjøre med en diagnose som det bare er noen få tilfeller i Polen, er det ikke bedre å sende pasienten til et senter som behandler det? Jeg tror at erfaring er 70 prosent. suksess i å håndtere hvert tilfelle. Du kan ikke lese den fra bøker, du må se den, ha en lærer over deg som vil vise deg hva som er riktig og hva som er galt.
- Hva med argumentet om at jo nærmere hjemmet jo bedre?
Dette argumentet var en av de rette, tidligere, da kommunikasjonen ikke var like god som i dag. I de tider jeg selv husker, da telefonen var i en leilighet, var det ingen veier for hele blokken. Når vi nesten alle har biler, og til og med på landsbygda er det minst en bil, oppstår spørsmålet om en pasient med alle sykdommer skal behandles nær hjemmet, eller er det bedre å gå til et spesialisert senter?
Jeg tror at både vi leger og pasienter innser at det er umulig å trene nok spesialister som vil være gode på noe og vil behandle alt. Derfor mener jeg at sentralisering av sentre for ultra sjeldne sykdommer er riktig.
- La oss gå tilbake til solide svulster. Hvordan blir de diagnostisert? Hva er symptomene?
Alt avhenger av hvor de befinner seg og hva de er i det hele tatt.
Hvis det er på toppen, er det første du ser en bule, f.eks på en lem, eller bukveggen blir ujevn, noe begynner å stikke ut på kroppen. Ofte, hvis det er en ondartet svulst og den ikke blir behandlet, forsvinner ikke ulikheten eller svulsten, men vokser.
Det hender at den vokser sakte og så blir vi vant til det og forbinder det ikke med en ondartet forandring, men jo raskere det vokser, jo mer bekymrer det oss og jo raskere går vi til legen. Symptomet på at vi har å gjøre med kreft i tillegg til denne endringen i utseendet på kroppen vår, eller en del av den, kan være smerte. Når det gjelder bentumorer, er det veldig vanlig smerte som oppstår om natten. Det er ikke relatert til bevegelsen. Det kan imidlertid vekke deg fra søvn, og til tross for at du tar smertestillende midler, forsvinner den ikke. I motsetning til vekstsmerter, der det gjør vondt her og der, og da er smertene borte i flere uker, bygger det seg opp over tid og varer bare.
- Hvorfor dukker han opp om natten? Er det en forklaring på dette?
Dette er et veldig interessant fenomen. Om natten undertrykkes mange stimuli som er tilstede om dagen, så de irriterte nervefibrene gjør seg gjeldende. Natten er vanligvis en tid da visse ting blir mer akutte - frykt, angst. Astmatikere har ofte anpustethet om morgenen.
- Hva mer kan bevise at vi har å gjøre med en solid svulst?
Absolutt mobilitetsforstyrrelser. Hvis noe skjer i området ledd eller ryggrad, er det verdt å være årvåken. Det er mellomrom der svulsten er lett å se, for eksempel en arm eller et ben, men også vanskelig å diagnostisere. Hvis svulsten vokser i bukhulen og beveger organer, ser vi kanskje ikke på lenge. Hvis et barn har forstoppelse av ubestemt etiologi, er det alltid tilrådelig å utføre en ultralyd- og endetarmsundersøkelse før symptomatisk behandling for å kontrollere om denne svulsten er tilstede i det lille bekkenet, fordi det kan forårsake forstoppelse.
Den bakre mediastinum, dvs. området mellom hjertet og ryggraden, er også et vanskelig diagnostisk område. Hvis det vokser en svulst der, kan vi ikke se det. Pasienten begynner å hoste, og legen diagnostiserer vanligvis infeksjoner ved den første diagnosen, ofte astma eller andre kroniske luftveissykdommer i neste diagnose. Det er først når hosten blir verre, ikke reagerer på behandlingen og svulsten vokser, at vi begynner å tenke at det kan være kreft.
Problemet er at ofte er symptomene som dukker opp først ikke-spesifikke. De kan også tilskrives andre sykdommer. Når jeg holder forelesninger, forklarer jeg studentene at hvis det ene medikamentet, da det andre, ikke hjelper under behandlingen, er det ikke nødvendig å administrere alle medisinene som anbefales for det vi har diagnostisert, men å verifisere diagnosen vår, utvide diagnostikken, kanskje ikke alltid nødvendigvis ved svulster, men av andre årsaker.
- Hva bør foreldrene selv ta hensyn til? Hva skal bekymre dem?
Først og fremst er det viktig å huske at mens svulster hos voksne er i tusenvis, hos barn i tiere. Årlig er det omtrent 1200-1300 nye diagnoser av alle kreftformer - leukemi, solide svulster hos barn, så det er, i motsetning til utseendet, en liten brøkdel. Av dette antallet er hematopoietiske systemneoplasmer ca. 43%, sentralnervesystemet tumorer ca. 19%, resten er alle solide tumorer.
Statistisk sett ser en lege som tar seg av rundt 70 000 pasienter i løpet av sitt arbeid på 5 til 10 pasienter med kreft. Det er derfor vanskelig å diagnostisere kreft på en gang. Når jeg kommer tilbake til spørsmålet, tror jeg på foreldrenes magefølelser og deres intuisjon at "barnet mitt har noe". Selvfølgelig er det tider når de overdriver og får panikk, men det er tider når de er veldig innsiktsfulle og har rett. Svært ofte er det flere symptomer som eksisterer sammen, noen ting bidrar til at vi har å gjøre med en svulst. I tillegg til lidelsesdeformasjon eller bevegelsesforstyrrelse, smerte, kan det også være feber, vekttap på veldig kort tid, kraftig svetting eller vedvarende kløe.
Dette er sjelden, men det skjer. Disse få samtidige symptomene kan føre oss til en diagnose. Ofte er ikke tankene våre fokusert på dette, for når bestemor hoster det, sier vi: "Gå, ta røntgen, det kan være kreft", og når et barn hoster, sier vi: "Det er sannsynligvis en slags allergi". Dette er åpenbart logisk tenkning, som dessverre noen ganger er feil. Jeg er ganske ung sjef, men pasienter som hadde kreft for 10 år siden kom til klinikken vår, ble kurert og ble plutselig syk av en annen. Diagnosen ble forsinket fordi legen sa at det var umulig for å være en annen kreft. Det kan imidlertid skje. Kreft kan også forekomme ved fødselen. Det er veldig få av dem, for det er 12-14 nye saker i året. Det er imidlertid verdt for fødselslegen å vite at en slik sykdom kan oppstå.
- Når det kommer en liten pasient til klinikken din, hvordan fungerer det med ham?
Flott (ler). Som alltid avhenger mye av barnet og foreldrene hans. Barn er veldig takknemlige pasienter. De er ikke lei av livet, de tror veldig mye på at de vil være sunne. Spesielt helt i begynnelsen av reisen er de en stor støtte for foreldrene. Jeg må innrømme at de i de fleste tilfeller er veldig modige. Jeg vet ikke om jeg kunne være så modig som de er. Det er deres positive holdning som er halvparten av kampen.
Jeg ville aldri handle med barnemedisin for voksenmedisin. Det jeg liker med barn er at de er ærlige, smiler, kan stille spørsmål, si at noen ser fin eller stygg ut, er kult eller ikke. Jeg husker min erfaring fra år siden da jeg virkelig startet denne jobben. Jeg brydde meg om en pasient som var utenfor hjelp. Jeg gikk bare til ham for å fortelle ham at jeg ikke hadde noe igjen. Jeg gråt foran ham, noe som var uprofesjonelt. Og så denne unge mannen så på meg og sa: "Doktor, ikke gråte, du vil ha det bra." Jeg bøyer ofte hodet for pasientene mine.
- Sannsynligvis går foreldrene gjennom hele denne situasjonen mer enn barna sine?
Helt sikkert. Foreldre spør veldig ofte i begynnelsen av samarbeidet om de kan bruke marihuana. Meningen er at den virker mot kreft, noe som ikke er bevist for øyeblikket. Det har absolutt fordeler ved å bruke det i palliativ medisin - det lindrer angst, øker appetitten, øker krampeterskelen, forbedrer humøret. Jeg tuller ofte med at det skal foreskrives til foreldrene i begynnelsen av behandlingen, for å frigjøre følelsene deres, fordi en barnepasient vanligvis ikke trenger det i det hele tatt.
- Vil du være enig i utsagnet om at barn ikke opplever det så mye fordi de ikke er klar over hva som skjer med dem?
Nei, det stemmer ikke. De er veldig bevisste. De vet veldig godt hva som skjer med dem, noen ganger slipper de mye mer inn i bevisstheten deres enn foreldrene selv. De tåler mange ting med stor verdighet. Jeg kan ikke fortelle hva det kommer fra. Kanskje fra den evige sannhet at unge mennesker går i krig, og gamle mennesker blir hjemme og setter pris på livet slik det er. Jeg vil ikke kalle det nonchalance, men kanskje et annet syn på verden uten bagasje. Barn har en mer svart-hvitt tilnærming til hva som omgir dem, møter dem, uten gråtonene som er tilegnet seg gjennom årene, når ideologisk naivitet går tapt underveis.
- Hvordan er samtalene med unge pasienter?
I dag har jeg mye erfaring bak meg. Da jeg startet eventyret mitt med onkologi, fikk jeg muligheten til å melde meg frivillig på Dr. Tomasz Dangels hospice, som la stor vekt på hvordan hans stab snakker med pasienter. Det må virkelig læres, å ha en følelse.
Første gang jeg møter en pasient, presenterer jeg meg alltid. Selv om han er veldig liten, er jeg for å fortelle ham hva som venter ham, ikke å jukse. Vis ham at hans mening er viktig, at det betyr noe, og at han er fullstendig klar over at han er involvert i hele prosessen og at ingenting skjer utenfor ham.
Jeg prøver alltid å vise glasset halvfullt, ikke tomt. En av disse "plussene" er at barna våre ikke trenger å gå på skoleeksamen. Jeg prøver å tulle med noen ting. Jeg sier at alle barna på klinikken smiler, og hvis de ikke smiler, går de ikke hjem.
Jeg er kamplege, så jeg forteller dem at vi kjemper så mye som mulig. Det er foreldre som vil kjempe til slutt, og noen som sier stopp og pasienter som sier stopp.
- Og så hva? Tilgir du?
Ja. Jeg tror at jeg ikke kan gjøre noe uten pasientens samtykke. For at noe skal gå bra, må begge sider samarbeide. Selv om jeg pålegger pasienten å gjøre noe, har jeg ingen garanti for at han vil adlyde meg når han skal hjem. Han vil enten forstå og godta det jeg har å si eller tilby, ellers vil jeg ikke håndheve det fra ham.
- Kampen du nevnte tidligere er ikke der?
Det kommer an på. Hvis dette er en pasient som jeg har brukt opp alle behandlingsmulighetene for, så slipper jeg taket, fordi både han og foreldrene hans har rett til å bestemme hvordan de vil at barnet deres skal dø. Hvis han kommer til behandling og plutselig vil avslutte den, selv om alt går i riktig retning, gir jeg ikke opp, jeg kjemper.
Dette er en vanskelig situasjon jeg knapt kan akseptere, fordi det hender at foreldre forlater behandlingen til fordel for alternativ medisin, og dette er et drama fordi jeg ikke kan tvinge pasienten til å fortsette behandlingen.
I noen land er det slik at foreldrene ikke kan gå med på behandling når et barn får diagnosen sykdommen. I noen land er det en bestemmelse om at behandlingen er obligatorisk hvis muligheten for utvinning er over 40%.
Dessverre er dette ikke tilfelle i Polen.
- Har foreldrene dine av og til gått ut av behandlingen?
Dessverre, ja, og det var et drama. Jeg er klar over at mange av dem har brukt og bruker alternative behandlinger. Når jeg snakker med foreldrene mine, ber jeg dem fortelle meg om slike ting. Jeg roper ikke på dem at de prøver å gi "levende vann" eller "dødt vann". Hvis hun har det bra med babyen, plager det meg ikke. Det er deres følelse av handling, og jeg forstår det.
Anser jeg det som etisk? Det er ikke et spørsmål for foreldre, men for de som tilbyr dem slike behandlinger. Den amerikanske forskningen som jeg har sett viser at ikke bare i barnas befolkning, men generelt så mye som 80 prosent av pasientene bruker alternativ medisin, men mer enn halvparten forteller ikke legene om det. Det er ingen pålitelige studier om disse legemidlene eller spesifisitetene ikke påvirker resultatene av behandlingen.
Hvis barnet har en sjanse for restitusjon, som når 80-90%, er det verdt å spørre deg selv om jeg vil risikere å velge alternativ medisin? Det hender at jeg slutter å ta stoffet med 80 prosent. effektivitet, fordi jeg ikke vet om han ikke samhandler med stoffet som noen andre ga barnet.
- Det er mange slike tilfeller?
Heldigvis har ingenting som dette skjedd nylig, men det var bare et år da tre barn sluttet å behandle seg selv. Jeg vet at to av dem døde, jeg vet ikke hva som skjer med den tredje. Situasjonen er selvfølgelig en annen når vi avslutter reisen, når jeg står foran foreldrene mine og sier at jeg ikke kan gjøre noe, så er det vanskelig for dem å forby noe.
Jeg understreker alltid at arbeidet med onkologi ikke er begynnelsen på å jobbe med pasienten, men slutten. Slutten når vi er helt hjelpeløse. Når det gjelder alle disse fantastiske oppfinnelsene, tror jeg ikke på menneskelig altruisme i dette tilfellet. Hvis noen oppfant et stoff som virkelig fungerer, ville de være milliardær og vinne Nobelprisen.
- Hva med akupunktur og kinesisk medisin?
Kineserne, som resten av verden, bruker moderne terapi. Bare fordi de bruker urter, betyr ikke det at de ikke heler konvensjonelt. Dessuten er urter ofte grunnlaget for farmakoterapi. Akupunktur? Jeg tror at det kan ha en flott anvendelse i form av onkologisk psykoterapi, samt massasje og avslapning.
En pasient som er positiv har en bedre start. Hvis han tror det vil være greit, vil det være det.Du kan ikke være redd, være i konstant frykt, fordi det ikke bidrar til behandling. Hvis pasienten benekter alt og ikke kommer, vil behandlingen hans faktisk bli verre.
Det er bra å be legen din om tillatelse til å bruke akupunktur, for for eksempel når det gjelder implantert endoprotese, er det forbudt. Jeg husker et foredrag av en kinesisk lege i ukonvensjonell medisin. Jeg husker veldig nøye en setning han sa: Kinesisk medisin helbreder alt unntatt kreft.
- Hva skiller klinikken du leder?
Det er et sted der barn blir operert og cellegift i en klinikk. Både kirurger, kliniske onkologer og pediatriske onkohematologer jobber her. Et så mangfoldig syndrom er veldig bra for solide svulster. Kirurgi er grunnlaget for dette feltet onkologi, et av de viktigste elementene, kjemi alene kan ikke ofte kurere en solid svulst. Det faktum at vi alle er sammen hver dag, gjør at vi kan tilby konsistent terapi uten unødvendige forsinkelser. Dette er en konkret fortjeneste for pasienten.
Disse beslutningene tas ofte veldig fortløpende. Noen ganger kommer pasienten for å se cellegift og går til operasjonsbordet fordi det er en bedre prosedyre for ham for øyeblikket. I onkologi er det som påvirker suksessen med terapi bortsett fra medisiner, utførelse av behandlinger, strålebehandling eller megakjemoterapi på bestemte datoer.
Dessuten, som jeg nevnte tidligere, trenger pasienter ikke slik isolasjon fra hverandre som i hematologiske avdelinger. Takket være dette kan de snakke med hverandre, de føler seg ikke ensomme, de får venner og til og med danner par. Det hjelper mentalt å overleve denne vanskelige tiden. Både seg selv og foreldrene sine, som også har kontakt med hverandre.
- Du har bare en etasje. Det nærmer seg en liten plass?
Det er noe med det. Mange av vennene mine ble skilt etter å ha flyttet fra små leiligheter til store hus (ler). Et lite rom bringer deg definitivt nærmere, lærer samarbeid og aksept, og fremmer sannsynligvis denne hjertelige atmosfæren. Dessuten prøver vi å sørge for at vi liker pasientene våre, å huske at vi er der for dem, at vi skal være kule for dem. Dette er veldig viktig for meg som leder.
- De sier at du tar foreldrene dine til samtaler?
Jeg organiserer møter for dem en gang i måneden. Selv nå, når jeg ikke lenger veileder pasientene mine, liker jeg å snakke med dem. Under møtene diskuterer vi ofte emner som alternativ medisin, molekylær forskning, nyheter det blir snakket om på TV, og noen ganger slike trivielle emner som hvorfor du trenger å vaske hendene.
Jeg prøver å forklare visse ting for pasientene mine. Jeg vet at de trenger disse samtalene, at de er grunnlaget for en god forståelse. Hvis jeg forklarer noe for dem, er det større sjanse for at de vil gjøre det, følg rådene mine. Først var foreldrene mine redde for disse møtene, de trodde det var en straff for dem, og nå ber de om dem selv. De spør om det allerede er torsdag og om det blir møte. Det må alltid være kort, og vi avslutter etter to eller til og med tre timer. Noen ganger inviterer jeg radioterapeuter eller fysioterapeuter til disse intervjuene.
- Og psyko-onkologer?
Vi har tre på avdelingen. Jeg tror at dette er et veldig viktig område av arbeidet vårt. Vi er heldige som har så mange. Jentene jobber hver dag på avdelingen og i klinikken. Du kan velge hvilken du vil jobbe med, for i dette området er forståelsestråden mellom terapeuten og pasienten enorm. Jeg tror virkelig at den positive hjernen vår er halvparten av kampen. Litt sånn når du smiler til noen, vil han eller hun smile til deg.
- Historien du husker mest om?
Jeg er imponert over tapperheten til mange av pasientene mine. Dessuten, som jeg allerede har nevnt om, hadde jeg også en som var et av Jehovas vitner. Som et resultat nektet han å utføre visse prosedyrer, som jeg ikke var helt enig i. På den annen side utviklet sykdommen seg veldig raskt, jeg visste at det ikke ville være mulig å redde ham. Han kom til meg og tok med meg en bukett med røde roser. Han sa farvel til meg og sa: "Doktor, livet er som en blomst". Slik kan pasientene mine overraske meg. Jeg, i de øyeblikkene da de er, ville ikke ha så mye styrke.
- Et av spørsmålene du sannsynligvis ofte svarer på, er om det kan helbredes. Er det mulig?
Det avhenger av sykdommen. Svulster hos barn formerer seg mye raskere, men også takket være dette, noen ganger gro de raskere og mer effektivt. Helbredelsen er mye høyere enn hos voksne. Det er sykdommer der det er nesten 100 prosent, for eksempel lengre cellehistiocytose. I løpet av de siste 16 årene på vår klinikk døde ingen pasienter som ble behandlet for det. Det er også de der prognosen er 10 prosent. Dessverre kan ikke disse forhandlingene beregnes i gjennomsnitt. Alt avhenger av om kreften diagnostiseres på et tidlig stadium og hvilke biologiske egenskaper den har.
Vi har molekylære tester til rådighet som vi gjør for pasienter for å se om vi bør intensivere eller modifisere behandlingen. Det hender vanligvis at hvis en pasient har en liten svulst, er prognosen hans bedre enn den som har disse svulstene spredt mange steder.
Da jeg startet arbeidet mitt i 1998, hadde en av sarkomene en kurrate på 40 prosent, i dag er den så mye som 80 prosent. Det er et dobbelthopp. Jeg vil understreke det igjen. Kreft er ikke alltid en setning. Hvis vi diagnostiserer noe tidlig, er sjansen for å helbrede og gå tilbake til det normale livet, stifte familie eller gjøre hva du vil gjøre veldig høy.
- Har du noen gang tenkt på å slutte i denne jobben? Fikk du noe som utbrenthet?
Absolutt ikke på grunn av pasientene. Hvis det i det hele tatt er, er det på grunn av alle bordene, oppgjørene, økonomiske forholdene som holder hvert leder av klinikken eller avdelingen våken om natten. Jeg liker onkologi, jeg liker pasientene mine. Det faktum at jeg har vært i kontakt med dem lenger enn fem minutter. Jeg ser betydningen av handlingene mine hver dag.
Det er også den andre siden av mynten, fordi denne jobben påvirker privatlivet mitt og familien. Da barnet mitt sa at han hadde et problem fordi han hadde lavere karakter eller hadde krangel med vennen sin, ville jeg svare at de virkelige problemene er i avdelingen min, og hvis han vil se dem, la ham komme.
Han endte med å rope til meg en dag at ja, jobben min var viktig, men det var også hans virksomhet. Han hadde rett. Når noe gjør ham vondt, hva som skjer med ham, har jeg ikke normale reaksjoner. Jeg diagnostiserer ikke ham med en rennende nese, jeg fjerner bare de tyngre pistolene. De fleste legene som jobber med oss har slike problemer bak seg. Da barnet mitt var tre år, la jeg merke til noe tykkelse på fingeren om kvelden. Jeg ble hysterisk, ringte sjefen min den gangen, og han i en halv time, sent på kvelden, prøvde å overbevise meg om at jeg skulle roe meg ned, fordi han aldri hadde sett kreft på dette stedet, og det var absolutt ikke noe farlig.
Om morgenen tok jeg sønnen min med til klinikken, og hudlegen kjente igjen vorte, som dessverre er hos mennesket. Vi er bare mennesker. Hver av oss bringer disse følelsene hjem, vårt arbeid påvirker forholdet, men jeg vil aldri endre det for noen andre.
- Hva er fremtiden for behandling av solide svulster?
Målrettet behandling og immunterapi. Jeg tror det vil gå i denne retningen. I solide svulster så langt er dette begynnelser, litt famlende i mørket, i likhet med immunterapi, men i hematooncology ser det ganske bra ut. Det er ikke det at det ikke finnes medisiner for pasientene våre, for det er det. Det pågår kliniske studier hele tiden, og prosessen går fremover. Det er absolutt bedre enn i begynnelsen av mitt eventyr med onkologi.
Les også: Barndomskreft - de vanligste kreftformene hos barn