Buruli-sår er en kronisk, smittsom tropisk sykdom forårsaket av bakteriene Mycobacterium ulcerans. Det er en endemisk sykdom, det vil si at den finnes blant befolkningen som bor i et bestemt område. Sykdommen påvirker hud, subkutant vev, muskler og bein og kan forårsake alvorlig, ofte livslang funksjonshemming.
Burula-sår er en sykdom som er karakteristisk for tropiske og subtropiske klima og forekommer hovedsakelig i Afrika, Sørøst-Asia, Sør-Amerika og Australia. Etter tuberkulose og spedalskhet er det den tredje vanligste mykobakteriosen i verden, så det kan sees at dette problemet ikke er uvanlig. Videre registrerte WHO i 2015 flere tusen saker i over et dusin nye land, men likevel ble det kunngjort at det totale antallet saker hadde redusert de siste årene. Det bør nevnes at Buruli-sår i de fleste tilfeller er diagnostisert hos barn under 15 år. Imidlertid ble ingen av sexens disposisjoner for sykdommen avslørt.
Burulas sår: årsaker
Mycobacterium ulcerans forårsaker infeksjon av en så langt ukjent mekanisme. Det er rapporter om at sykdommen oppstår som et resultat av superinfeksjon av hudsår. Noen mennesker tror at bakterier kan spres med veggedyr til dyr. Dette er imidlertid bare hypoteser, ettersom det pågår forskning for å forklare den detaljerte patogenesen.
Buruli-sår - symptomer og klinisk forløp
Forløpet av sykdommen kan variere for hvert endemisk område, men det kliniske bildet av Buruli-såret har flere særegenheter som kan sees i hvert av dem. Sykdommen manifesterer seg opprinnelig som en smertefri klump, plakk eller indurasjon som dukker opp på ekstremitetene (litt oftere på underekstremiteter enn på overekstremiteter), glir mot huden og muligens med svak hevelse. Over tid blir lesjonen dypere og dypere sårdannelse, som gradvis forårsaker nekrose i huden, subkutant vev og bløtvev. Såret er avgrenset av en flat, hevet kant.
Ifølge WHO er Burulas sår delt inn i 3 kategorier. Den første er når bare en liten endring er synlig på huden, som ikke skader belegget. Hvis riktig behandling ikke er implementert fra begynnelsen, etter ca. 4 uker, vil det andre trinnet utvikle seg, som inkluderer sårdannede og ikke-sårede knuter, som kan være ledsaget av hevelse. Den tredje kategorien, den farligste, inkluderer betennelse i bein, muskler, ledd og alle destruktive endringer i dem.
I mer enn 70% av tilfellene diagnostiseres sykdommen på sårstadiet.
Sår tar mange måneder å gro, og prosessen innebærer ofte dannelse av keloider. Oftest har sykdommen permanente konsekvenser i form av muskelsammentrekninger, deformasjon av ledd eller til og med hele lemmer. Det ser ut til at så alvorlig vevs ødeleggelse forårsaker en systemisk respons fra organismen. Imidlertid produserer bakteriene som er ansvarlige for dannelsen et stoff som kalles mykolakton. Dette toksinet forårsaker lokal immunsuppresjon, noe som betyr at cellene som skal beskytte menneskekroppen mot patogener inaktiveres, og derfor ikke kan delta i prosessene som er ansvarlige for dannelsen av smerte eller feber.
Les også: AMEBOSIS (amoebiasis) - tropisk sykdom Chagas sykdom - årsaker, symptomer, behandling Malaria - en dødelig tropisk sykdom. Hvor mye vet du om feber?Hvordan oppdager jeg et Burula-sår?
I de aller fleste tilfeller er en erfaren lege i det endemiske området i stand til å diagnostisere et Burula-sår basert på det kliniske bildet. Det er fire laboratoriemetoder tilgjengelig for å diagnostisere sykdommen. Den hyppigst brukte testen er PCR-testen, som muliggjør påvisning av bakteriell DNA i den testede prøven. I tillegg kan Burula-sår identifiseres ved cellekultur, histopatologisk undersøkelse eller direkte analyse av biologisk materiale under et mikroskop. For tiden arbeides det med å innføre en moderne metode som er nyttig i diagnosen av sykdommen. Det er å stole på tester som oppdager nevnte mykolakton i materialet samlet fra pasienten. Denne undersøkelsen er mer følsom enn mikroskopisk undersøkelse, og på grunn av sin enkelhet kan den brukes mye i områder der mer komplisert diagnostikk ikke er tilgjengelig.
Buruli-sår: fra hva skal det skilles fra?
Avhengig av pasientens alder, omfanget av lesjonen, breddegraden den befinner seg i og de medfølgende plagene, bør forskjellige sykdomsenheter gradvis ekskluderes, som kan ligne Burula-magesåret. Innledende nodulære lesjoner kan ligne, men er ikke begrenset til, en koke, lipom, sopplesjoner eller andre hud- eller subkutane vevsinfeksjoner.
I Australia kan papillærlesjoner indikere en bit av forskjellige insekter som er typiske for området.
Hevelsen som dukker opp i et Burula-sår kan ligne cellulitt, en bakteriell infeksjon i huden og det subkutane vevet der pasienten klager over smerter og høy feber, i motsetning til sykdommen.
Hos eldre pasienter med sårdannelse i underekstremiteter, bør det skille seg fra blant annet endringer i løpet av kronisk venøs insuffisiens eller for eksempel fra iskemiske endringer forårsaket av aterosklerose eller diabetes.
I områder med tropisk klima er det viktig å huske på hudlesjoner som oppstår i løpet av kutan leishmaniasis, onchocercosis eller mykt sår forårsaket av Haemophilus ducreyi.
Riktig samlet medisinsk historie spiller en veldig viktig rolle i diagnosen Burula-sår. Selv om vi er i et område som ikke er endemisk for denne sykdomsenheten, må vi huske at det i dag er mange som bestemmer seg for å reise til de mest avsidesliggende hjørner av verden, der det er mulig å "fange" mange sykdommer som ikke finnes i vårt hjemland.
Burulas sår: behandling og prognose
Ved behandling av Burula-sår er den viktigste rollen å diagnostisere sykdommen så snart som mulig og iverksette passende behandling uten forsinkelse. Sykdommen utvikler seg gradvis, og du bør gjøre alt du kan for å unngå de alvorligste komplikasjonene som kan føre til permanent funksjonshemming.
De nåværende anbefalingene er basert på en åtte ukers kombinasjon av rifampicin og streptomycin-antibiotika. Denne behandlingen skal gå foran kirurgisk behandling. Behandlingsvarigheten og typen antibiotika for alle pasienter er den samme, uavhengig av sykdomsstadiet. Bare for gravide anbefales det å bytte fra streptomycin til klaritromycin.
Noen ganger er det nødvendig med kirurgisk behandling, som hovedsakelig innebærer å fjerne dødt vev og behandle alle sår. Noen pasienter trenger noen ganger passende rehabilitering, noe som dessverre er umulig i noen deler av verden.
Sykdommen, bortsett fra at den noen ganger kan føre til permanent skade på kroppen, er sjelden livstruende. Burula-sår kan være mer aggressiv hos HIV-infiserte pasienter, og behandlingseffekten er kanskje ikke like tilfredsstillende som hos immunkompetente individer.
Verdt å viteEr det noen profylakse som kan forhindre at Burula sår?
Inntil den nøyaktige smitteveien for bakterier som forårsaker Burula-sår er kjent, kan ikke passende profylakse implementeres. BCG-vaksine er rapportert å gi kortsiktig immunitet mot patogene mykobakterier, men rutinemessig bruk av denne vaksinen for å forhindre Buruli-sår har ikke vist seg å være effektiv. Den eneste måten er å aktivt observere og utdanne innbyggerne i endemiske områder Mycobacterium ulceranssamt rask diagnose og verifisering av alle mistenkelige endringer som dukker opp på huden.
Anbefalt artikkel:
TRAVEL MEDICINE lege - oppsøk lege før du drar til tropene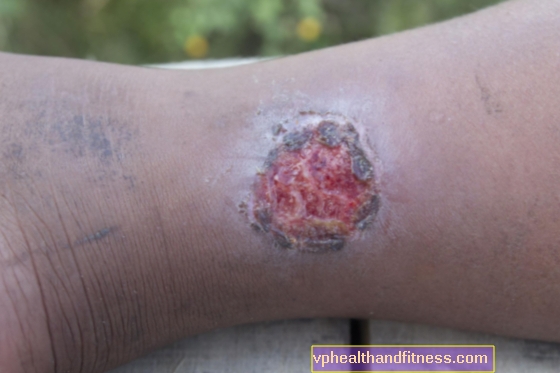

--przyczyny-objawy-leczenie.jpg)