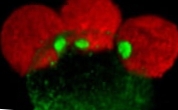
Torsdag 9. oktober 2014.- Metoden er å gripe inn moren ved 20 ukers svangerskap ved fosteroskopi og forsegle defekten i fosterets marg med en lapp kalt 'Lapp og lim'.
Barnekirurger og fødselsleger ved Vall d'Hebron universitetssykehus opererer i 3 til 3 år for fostre med diagnosen myelomeningocele eller spina bifida, en medfødt lidelse som påvirker sentralnervesystemet og gir lammelse av de nedre ekstremiteter, med vanskeligheter eller manglende evne til å gå så vel som sfinkterinkontinens på grunn av den progressive lesjonen av det nevrale vevet som er utsatt for fostervannet under graviditet. Standardbehandlingen for disse intervensjonene, med høy kompleksitet, er åpen fosterkirurgi, som krever åpning av mors livmor i midten av svangerskapet, eksponering av fosterets rygg og kirurgisk korrigering av feilen og lukking av livmoren.
I et år har et tverrfaglig team gjennomført disse inngrepene ved hjelp av fetoskopi, en minimalt invasiv teknikk (ikke-åpen kirurgi) som består av å få tilgang til mors livmor gjennom to små hull (uten å åpne den) for å nå korsryggen av fosteret Når ledningen er frigjort, beskyttes ledningen med biokompatible patcher som erstatter de manglende lagene. Defektområdet blir deretter lukket med et tetningsmasse bioadhesiv som beskytter ryggmargen mot kontakt med fostervannet. Når fosteret vokser, ender huden med å erstatte limet og dekker lappen. Når barnet blir født, kan defekten, som er beskyttet, lukkes og dekkes med hud. Denne innovative teknikken for å forsegle fosterdefekten ble utviklet og utviklet av gruppen Bioengineering, Ortopedi og barnekirurgi fra Vall d'Hebron Research Institute, etter mange års eksperiment med dyremodeller.
I 6 av de 9 tilfellene der disse to teknikkene er blitt brukt - opereres med fetoskopi på fosteret og beskytter ryggmargen ved å plassere en spesiell lapp som gjør at feilen kan lukkes ved å dra nytte av fordelene ved fosterheling - fødes babyer til termin (reduksjon av prematuritet), og komplikasjoner hos mor er redusert. Med dette prenatal inngrepet unngås ytterligere forverring av nervene og Chiari II-misdannelse, hydrocephalus, og derfor ser det ut til at risikoen for mental forverring forbedres.
To andre sentre i verden praktiserer denne typen intervensjoner, selv om Vall d'Hebron sykehus er den eneste som har gjort det ved fostroskopi og spesiell oppdatering på defekten i fosterledningen, som lar pasienter operere i uke 20 av svangerskapet. Det neste trinnet vil være å validere disse resultatene hos andre pasienter og kontrastere dem gjennom en prospektiv komparativ studie med resultatene oppnådd med åpen fosterkirurgi, sammen med Cincinnati Children's Hospital, for å standardisere teknikken.
Den klassiske behandlingen av myelomeningocele er den postnatale lukkingen (like etter fødselen) av defekten, men problemet er at skaden allerede er gjort, fordi nervene har blitt skadet og ikke lenger fungerer. Derfor blir en prenatal behandling utført (før fødsel, når fosteret er inne i mors livmor), etter diagnose ved hjelp av ultralyd og magnetisk resonansavbildning, bestående av å lukke mangelen ved å dekke medulla slik at den ikke er i kontakt med væsken fostervann og også for å forhindre lekkasje av cerebrospinalvæske, noe som forverrer misdannelser i hjernen.
Kilde:
Tags:
Ordliste Familie Psykologi
Barnekirurger og fødselsleger ved Vall d'Hebron universitetssykehus opererer i 3 til 3 år for fostre med diagnosen myelomeningocele eller spina bifida, en medfødt lidelse som påvirker sentralnervesystemet og gir lammelse av de nedre ekstremiteter, med vanskeligheter eller manglende evne til å gå så vel som sfinkterinkontinens på grunn av den progressive lesjonen av det nevrale vevet som er utsatt for fostervannet under graviditet. Standardbehandlingen for disse intervensjonene, med høy kompleksitet, er åpen fosterkirurgi, som krever åpning av mors livmor i midten av svangerskapet, eksponering av fosterets rygg og kirurgisk korrigering av feilen og lukking av livmoren.
I et år har et tverrfaglig team gjennomført disse inngrepene ved hjelp av fetoskopi, en minimalt invasiv teknikk (ikke-åpen kirurgi) som består av å få tilgang til mors livmor gjennom to små hull (uten å åpne den) for å nå korsryggen av fosteret Når ledningen er frigjort, beskyttes ledningen med biokompatible patcher som erstatter de manglende lagene. Defektområdet blir deretter lukket med et tetningsmasse bioadhesiv som beskytter ryggmargen mot kontakt med fostervannet. Når fosteret vokser, ender huden med å erstatte limet og dekker lappen. Når barnet blir født, kan defekten, som er beskyttet, lukkes og dekkes med hud. Denne innovative teknikken for å forsegle fosterdefekten ble utviklet og utviklet av gruppen Bioengineering, Ortopedi og barnekirurgi fra Vall d'Hebron Research Institute, etter mange års eksperiment med dyremodeller.
I 6 av de 9 tilfellene der disse to teknikkene er blitt brukt - opereres med fetoskopi på fosteret og beskytter ryggmargen ved å plassere en spesiell lapp som gjør at feilen kan lukkes ved å dra nytte av fordelene ved fosterheling - fødes babyer til termin (reduksjon av prematuritet), og komplikasjoner hos mor er redusert. Med dette prenatal inngrepet unngås ytterligere forverring av nervene og Chiari II-misdannelse, hydrocephalus, og derfor ser det ut til at risikoen for mental forverring forbedres.
To andre sentre i verden praktiserer denne typen intervensjoner, selv om Vall d'Hebron sykehus er den eneste som har gjort det ved fostroskopi og spesiell oppdatering på defekten i fosterledningen, som lar pasienter operere i uke 20 av svangerskapet. Det neste trinnet vil være å validere disse resultatene hos andre pasienter og kontrastere dem gjennom en prospektiv komparativ studie med resultatene oppnådd med åpen fosterkirurgi, sammen med Cincinnati Children's Hospital, for å standardisere teknikken.
Andre årsak til uførhet i barndommen
Myelomeningocele - mer kjent som spina bifida - er en kompleks medfødt misdannelse som påvirker lukningen av ryggraden, ryggmargen og alle nervene, som når de kommer i kontakt med fostervannet under graviditet, får en ytterligere forverring som Lammingsnivået forverres. Selv i dag er det den andre årsaken til fysisk funksjonshemning i barndommen, og de hyppigste følgene er problemer med å gå, manglende evne til å kontrollere sfinkter, hydrocephalus og Chiari II-misdannelse. I Spania påvirker denne misdannelsen 1 av 1 000 levende fødsler.Den klassiske behandlingen av myelomeningocele er den postnatale lukkingen (like etter fødselen) av defekten, men problemet er at skaden allerede er gjort, fordi nervene har blitt skadet og ikke lenger fungerer. Derfor blir en prenatal behandling utført (før fødsel, når fosteret er inne i mors livmor), etter diagnose ved hjelp av ultralyd og magnetisk resonansavbildning, bestående av å lukke mangelen ved å dekke medulla slik at den ikke er i kontakt med væsken fostervann og også for å forhindre lekkasje av cerebrospinalvæske, noe som forverrer misdannelser i hjernen.
Kilde:














---normy-i-interpretacja.jpg)