Follikulært lymfom tilhører gruppen av lavgradige ikke-Hodgkins lymfomer. Vanligvis viser det ingen symptomer på lenge. Hva kan indikere utviklingen av follikulært lymfom? Hvordan stilles diagnosen og hvordan utføres behandlingen? Hva er prognosen?
Innholdsfortegnelse
- Follikulært lymfom: forekomst
- Follikulært lymfom: patogenese
- Follikulært lymfom: symptomer
- Follikulært lymfom: diagnose og diagnose
- Follikulært lymfom: Stage
- Internasjonal prognostisk indeks for follikulært lymfom
- Follikulært lymfom: Differensiering
- Follikulært lymfom: behandling og bivirkninger
- Follikulært lymfom: Gjentakelse
- Follikulært lymfom: prognose
Follikulært lymfom (FL) er et godt differensiert neoplasma som tilhører gruppen av ikke-Hodgkin lymfomer, ellers kjent som ikke-Hodgkin lymfomer.
Risikofaktorene for å utvikle follikulært lymfom er fortsatt ukjente.
Det er avledet fra B-lymfocytter, som er en komponent i lymfesystemet og danner sentrene for lymfevekst.
Tallrike, ukontrollerte inndelinger av neoplastiske celler i lymfeknuter fører til dannelse av svulster, hvis pasientens identifikasjon ofte er det første symptomet på sykdommen og årsaken til å gå til allmennlegen.
Lymvevev finnes i hele kroppen, så det er ikke noe typisk sted for follikulært lymfom, men det er oftest sett i lymfeknuter i nakken, armhulene og lysken.
Follikulært lymfom er et lavgradig neoplasma, vanligvis preget av langsom vekst og god prognose. Det er rapportert om spontane remisjoner av sykdommen i litteraturen.
Et karakteristisk trekk ved denne svulsten er dens lange, asymptomatiske forløp. Av denne grunn er sykdommen i de fleste tilfeller generalisert ved diagnosen, og beinmarg involvering forekommer hos omtrent 60% av pasientene.
Follikulært lymfom: forekomst
Follikulært lymfom er en kreft som står for omtrent 20% av alle lymfomer og omtrent 70% av godartede lymfomer med lav utviklingsdynamikk og langsom progresjon (såkalte indolente lymfomer).
Når det gjelder prevalens, er det det nest mest beskrevne lymfom i Europa, etter diffust stort B-celle lymfom (DLBCL).
Det er litt oftere diagnostisert hos kvinner enn hos menn. Det forekommer nesten alltid hos voksne, oftest blir det observert hos middelaldrende og eldre mennesker, gjennomsnittsalderen er 55-60 år gammel.
Follikulært lymfom: patogenese
Follikulært lymfom er en kreft i endrede B-lymfocytter som finnes i sentre for spredning av lymfeknuter.
Hos de fleste pasienter er en cytogenetisk forandring, eller nærmere bestemt t-translokasjonen (14, 18), ansvarlig for utviklingen av sykdommen, som et resultat av at en del av kromosom 18 er overført til kromosom 14.
Som et resultat produseres en overdreven mengde av det anti-apoptotiske proteinet BCL2, noe som resulterer i inhibering av programmert, fysiologisk celledød og deres patologiske, ukontrollerte vekst.
Det skal bemerkes at t (14,18) translokasjon kan forekomme hos noen mennesker fysiologisk, og dets påvisning alene ikke utgjør et grunnlag for diagnostisering av follikulært lymfom eller innføring av spesialbehandling.
Follikulært lymfom: symptomer
Symptomer som er vanlige i lymfom inkluderer:
- lymfadenopati
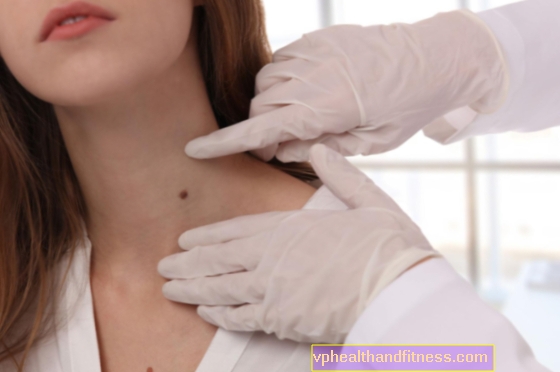
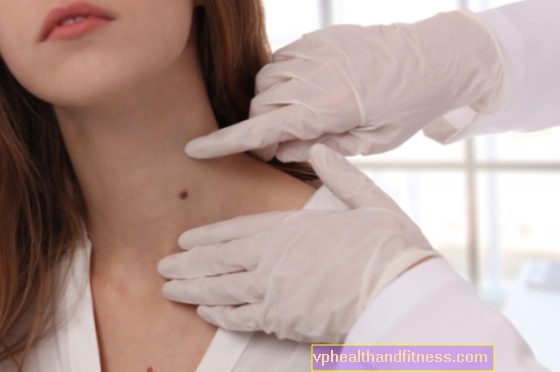
Forstørrelse av lymfeknuter i nakke og armhuler er det vanligste symptomet på kreft i lymfesystemet; forstørrede noder har en diameter på mer enn 2 cm og oppleves av pasienten som smertefrie subkutane knuter eller knutebunter der huden ikke blir rød eller betent, det er ingen fistler.
Lymfeknuter glir mot huden.
Situasjonen endres når dypere lymfeknuter forstørres, noe som ikke kan undersøkes gjennom hudlagene.
De kan legge press på andre organer og forårsake hoste, kortpustethet, magesmerter, ryggsmerter eller brystsmerter, og til og med pustevansker.
Den neoplastiske prosessen kan også involvere andre organer i lymfesystemet, som milt, mandler og sjeldnere ekstra lymfatiske organer, som fordøyelseskanalen eller huden.
- gjennomvåt nattesvette
- feber uten tilsynelatende grunn over 38 ° C i minst 2 uker
- utilsiktet vekttap på mer enn 10% på ikke mer enn 6 måneder
- utmattelse
- mangel på appetitt
- anemi
- infeksjoner, hyppige forkjølelser og infeksjoner som er vanskelige å behandle og komme igjen
- blødning, ecchymosis, hudforandringer på grunn av redusert antall blodplater; blødende tannkjøtt og neseblod er hyppige, samt økt disposisjon for blåmerker
- splenomegali, eller utvidelse av milten
Follikulært lymfom: diagnose og diagnose
Tegn og symptomer rapportert av pasienten kan bli bedt av legen om å mistenke follikulært lymfom.
For å diagnostisere sykdommen er det nødvendig å utføre spesialiserte bildebehandling- og laboratorietester, men den endelige diagnosen kan bare stilles på grunnlag av den histopatologiske og immunhistokjemiske undersøkelsen av lymfeknuten.
Hele lymfeknuten samles for undersøkelse i sykehusmiljø, under lokal eller generell anestesi, og deretter transporteres til laboratoriet og vurderes av en patologisk spesialist under et mikroskop.
Det skal huskes at diagnosen ikke skal stilles på grunnlag av BAC-bildet (fin nål aspirasjonsbiopsi) av lymfeknuten, da det ikke kan brukes til å vurdere tumorvevstrukturen.
Det er bare tillatt i eksepsjonelle situasjoner, når lesjonene er på et uvanlig sted og det ikke er mulig å samle dem helt til undersøkelse.
I tillegg bør det utføres cytogenetiske tester, immunfenotypetester, samt fluorescerende in situ hybridisering (FISH) for å vurdere om det er en typisk t-translokasjon (14, 18).
Basert på typen og antallet celler som utgjør lymfeknuten, diagnostiserer legen follikulært lymfom og klassifiserer det i henhold til det histopatologiske stadiet: 1, 2, 3A eller 3B.
Hos hver pasient som er diagnostisert med sykdommen, bør følgende utføres:
- myelogram og benmargsbiopsi for å bekrefte eller utelukke spredning av svulsten til beinmargen
- perifert blodtall med smøre
- biokjemiske tester av lever- og nyrefunksjon
- tester av laktatdehydrogenase (LDH) aktivitet
- beta2-mikroglobulin konsentrasjoner, proteinogram
og mange andre laboratorie- og bildebehandlingstester. Først etter full diagnostikk og fastsettelse av pasientens helsetilstand er det mulig å starte spesialistbehandling.
Follikulært lymfom: Stage
Etter den histopatologiske undersøkelsen av lymfeknuten og diagnosen follikulært lymfom, må legen bestemme fasen av neoplastisk sykdom (iscenesettelse). Det er nødvendig å etablere pasientens videre behandlingsplan.
Systemet som lar legen vurdere graden av spredning av follikulært lymfom er den internasjonale klassifiseringen i henhold til Ann Arbor.
Vi vurderer antall okkuperte grupper av lymfeknuter og andre organer i lymfesystemet, deres forhold til membranen, involvering av benmarg, samt involvering av fjerne organer.
En tilleggsparameter som tas i betraktning når man bestemmer alvorlighetsgraden av sykdommen, er tilstedeværelsen av generelle symptomer på sykdommen, som nattesvette, feber over 38oC uten noen tilsynelatende grunn som varer mer enn 2 uker, og vekttap med 10% på ikke mer enn 6 måneder.
Når legen bestemmer tilstedeværelsen av de ovennevnte symptomene, legger han til bokstaven "B" i de romerske tallene I til IV som beskriver alvorlighetsgraden av sykdommen, hvis det ikke er noen generelle symptomer, legger han til bokstaven "A".
Bokstaven "E" i Ann Arbor-klassifiseringen betegner follikulært lymfom som har en ekstra nodal plassering, det vil si at den opptar et organ eller andre vev enn lymfeknuter (ekstranodale).
Bokstaven "S" blir lagt til når milten er involvert i den neoplastiske prosessen.
| Sykdomsfremmende stadium | Karakteristisk |
| OG | Involvering av bare en gruppe lymfeknuter eller begrenset involvering av et enkelt organ eller ekstra lymfesete (I E) |
| II | Involvering av to eller flere grupper av lymfeknuter på den ene siden av membranen, eller lokalisert involvering av det ekstra lymfatiske stedet med ett eller flere lymfeknuteområder (II E) |
| III | Involvering av lymfeknuter på begge sider av membranen, kan være ledsaget av et ekstra lymfesete (III E) |
| IV | Diffus eller diffus involvering av ett eller flere ekstralymfatiske organer |
| OG | Generelle symptomer er fraværende |
| B | Generelle symptomer er til stede |
| S. | Involvering av den neoplastiske prosessen til milten |
Internasjonal prognostisk indeks for follikulært lymfom
Follikulært lymfom-spesifikk internasjonal prognostisk indeks (FLIPI) brukes til å vurdere prognosen til pasienter med follikulært lymfom.
Basert på følgende 5 parametere er det mulig å bestemme risikoen for sykdomsprogresjon etter avsluttet behandling og å justere antall oppfølgingsbesøk hos den behandlende legen.
FLIPI 1 → total overlevelsesprognose
- tar mer enn 4 noder
- pasientens alder over 60 år
- økt aktivitet av laktatdehydrogenase (LDH)
- stadium III eller IV sykdom ifølge Ann Arbor
- hemoglobinkonsentrasjon mindre enn 12 g / dL
| FARE | Antall faktorer | Syk | 5-års total overlevelse | 10-års total overlevelse |
| Lav | 0-1 | 36% | 91% | 71% |
| Indirekte | 2 | 37% | 78% | 51% |
| Høy | >=3 | 27% | 53% | 36% |
FLIPI 2 → progresjonsfri overlevelsesprognose
- lymfeknuter over 6 cm i størrelse
- beinmarg involvering
- pasientens alder over 60 år
- beta2-mikroglobulin over normalgrensen
- hemoglobinkonsentrasjon mindre enn 12 g / dL
| FARE | Antall faktorer | Syk | 5-års total overlevelse | 10-års total overlevelse |
| Lav | 0-1 | 20% | 91% | 80% |
| Indirekte | 2 | 53% | 69% | 51% |
| Høy | >=3 | 27% | 51% | 19% |
Follikulært lymfom: Differensiering
Follikulært lymfom skal skille seg fra andre neoplastiske sykdommer i lymfesystemet, spesielt andre små B-celle-ikke-Hodgkins lymfomer. Spesiell oppmerksomhet bør rettes til:
- kronisk lymfocytisk leukemi (CLL)
- mantelcellelymfom (MCL)
- milt B-celle marginal sone lymfom (SMZL)
- lymfoplasmacytisk lymfom (LPL)
Før en endelig diagnose stilles, bør de ovennevnte proliferative sykdommene utelukkes fordi de er preget av lignende kliniske symptomer.
Follikulært lymfom skal ikke diagnostiseres uten histopatologisk undersøkelse av det syke vevet og immunhistokjemi.
Follikulært lymfom: behandling og bivirkninger
Behandling av follikulært lymfom bør skreddersys individuelt for hver pasient, avhengig av histopatologisk klassifisering av lymfom, det kliniske stadiet av sykdommen, pasientens alder, helsetilstand og tilstedeværelsen av samtidige sykdommer.
Det foregår vanligvis i spesialiserte sentre, der spesialistleger velger pasienter med passende behandlingsregimer.
Hovedmålene med terapi er:
- hemming av veksten av nye kreftceller
- ødeleggelse av kreftceller
- behandling av sykdomssymptomer
- forbedre pasientens livskvalitet
Follikulært lymfom behandlingsmetoder
- OBSERVASJON
En pasient som har blitt diagnostisert med en svulst med lav masse, men som ennå ikke har symptomer som smerte, feber, vekttap eller svetting om natten, vil ofte overvåkes nøye uten noen behandling.
Pasientene er under konstant behandling av leger, og spesialisert terapi startes først etter at de første symptomene på sykdommen dukker opp eller deres progresjon. Hele prosessen med å bare overvåke en pasient kan ta opptil 10 år.
Det var tilfeller (5-25% av pasientene) av spontan regresjon av follikulært lymfom med lavt stadium og lav tumorbyrde.
Bivirkningene av denne behandlingsmetoden inkluderer pasientens økende stress relatert til mangel på administrering av medisiner og ventetilstand.
Det er veldig viktig at legen snakker med pasienten, der pasienten har tid og mulighet til å stille spørsmål som plager ham om sykdommen og behandlingen.
- RADIOTERAPI
Strålebehandling er en behandlingsmetode som bruker stråling for å undertrykke vekst og ødeleggelse av kreftceller.
Ved behandling av follikulært lymfom er den mest brukte radikal strålebehandling av de opprinnelig berørte områdene.
Det er en teknikk der en strålingsstråle genereres av en spesiell enhet plassert i en viss avstand fra vevet og rettet mot området av kroppen der svulsten befinner seg.
Moderne enheter muliggjør presis dirigering av strålen til det berørte området, noe som muliggjør beskyttelse av sunne tilstøtende vev.
Bivirkninger av denne behandlingen inkluderer symptomer relatert til bestråling av organer som er berørt av en proliferativ prosess eller tilstøtende dem, som ikke kan beskyttes mot stråling.
Huden kan bli tørr, slapp og mer pigmentert, og telangiektasier, dvs. vaskulære edderkopper, vises ofte på overflaten.
Svært sjeldne behandlingskomplikasjoner inkluderer utvikling av en sekundær svulst i det bestrålte vevet. Dette bør huskes når du bestemmer deg for denne behandlingsmetoden.
- CHEMOTERAPI
Kjemoterapi er en behandlingsmetode som består i å administrere spesialiserte medisiner til pasienter, den såkalte cytostatika, designet for å ødelegge, hemme vekst og blokkere delingen av kreftceller.
Legemidler administreres intravenøst, oralt eller intratekalt når svulsten har spredt seg til sentralnervesystemet og administrering av cellegift i cerebrospinalvæsken er nødvendig.
Spesiallegen bestemmer administreringsvei, type og tidsplan for cellegift som pasienten skal motta.
Multi-medikamentell terapi er et behandlingsregime der flere kjemoterapeutiske midler brukes samtidig.
Bivirkninger av cellegift inkluderer anemi, ubehag, hodepine, kvalme og oppkast, feber, influensalignende symptomer, magesår og sår i halsen, midlertidig svakhet eller tap av hår, hudforandringer, diaré, forstoppelse, menstruasjonsforstyrrelser og problemer med vannlating og til og med en endring i fargen.
Forekomsten av bivirkninger og intensiteten avhenger individuelt av organismen til hver pasient, behandlingen som brukes, behandlingsregimet og kombinasjonen av legemidler. Bivirkninger vises oftere ved multimedikamentell terapi enn ved monoterapi.
- HOVEDORDNINGER FOR BEHANDLING AV LAMMAR Lymfom
Behandlingsregimer med bruk av flere kjemoterapeutiske midler bestemmes avhengig av den kliniske utviklingen av svulsten i henhold til Ann Arbor-klassifiseringen og den prognostiske indeksen FLIPI.
Terapien består vanligvis av 2-4 eller 6-8 sykluser med cellegift gitt hver 3-4 uke.
- CVP (cyklofosfamid, vinkristin, prednison)
- R-CVP (rituximab, cyklofosfamid, vinkristin, prednison)
- CHVP (cyklofosfamid, doksorubicin, vinkristin, prednison)
- R-CVP (rituximab, cyklofosfamid, doksorubicin, vinkristin, prednison)
- IMMUNOTERAPI
Radioimmunoterapi, dvs. behandling med et monoklonalt antistoff som en radioaktiv substans er knyttet til.
Det er et spesialmedisin som, etter å ha gjenkjent antigener på kreftceller, frigjør et radioaktivt stoff og dermed ødelegger kreftceller.
Antistoffene som brukes til behandling av follikulært lymfom er rituximab, så vel som radiomerkede antistoffer som 90Y-ibritumomab tiuxetan og natriumjodid-131 tositumomab.
- KIRURGI
Svulster i lymfesystemet dekker sjelden ett område av kroppen, så kirurgisk behandling skjer i eksepsjonelle situasjoner, det er ikke en typisk metode for behandling av lymfomer, men solide svulster.
- STAMCELLETransplantasjon
Stamcelletransplantasjon er en behandlingsmetode med mange bivirkninger og brukes derfor ikke rutinemessig. Den består i å samle pasientens egne stamceller (autograft, autogen transplantasjon) eller fra en spesielt valgt donor (allograft, allogen transplantasjon) og implantere dem tilbake etter fullført høydose cellegift, som er designet for å ødelegge kreftceller. Stamceller føres inn i pasientens kropp ved intravenøs infusjon.
- OBSERVASJON ETTER BEHANDLING
En pasient som har gjennomgått follikulær lymfombehandling, bør forbli i konstant kontakt med den behandlende hematologen og rapportere til planlagte oppfølgingsbesøk.
Pasientens medisinske historie og fysiske undersøkelse samt laboratorietester bør utføres hver 3.-6. Måned etter avsluttet terapi, og deretter hvert 1. år, eller oftere, hvis den behandlende legen anser det nødvendig.
Bildebehandlingstester, som computertomografi, skal ikke utføres ved hvert medisinsk besøk på grunn av høye doser med skadelige røntgenbilder.
Det er nok hvis de bestilles hver sjette måned de første 2 årene, og deretter en gang i året.
Hyppige medisinske kontroller og grundig diagnose av pasienter muliggjør tidlig påvisning av sykdomsgjenopptak og gjenoppstart av behandlingen.
Follikulært lymfom: Gjentakelse
Med tilbakevendende sykdom menes kreftcellene som kommer tilbake i kroppen din.
For å avgjøre om follikulært lymfom har blitt aggressivt, bør lymfeknuten gjenopprettes for histopatologisk undersøkelse.
Behandlingsregimet til en pasient med tilbakevendende neoplastisk sykdom avhenger i stor grad av hans helsetilstand og effektiviteten av tidligere behandlingsmetoder.
Ved behandling av tilbakefallssykdom brukes ofte immunkjemoterapi, rituximab monoterapi og høydose cellegift med transplantasjon av pasientens egne stamceller.
Det er viktig å huske å utføre bildebehandlingstester under behandlingen og å vurdere responsen på behandlingen ved bruk av computertomografi, magnetisk resonans (MR) eller positronemisjonstomografi (PET).
PET-undersøkelse er en spesialisert bildebehandlingsteknikk som bruker stråling produsert i pasientens vev med syke sykdommer etter tidligere intravenøs administrering av et radiofarmasøytisk middel.
Den vanligste er 18F fluorodeoxyglucose (FDG), som inneholder den radioaktive isotopen av fluor.
På grunn av det faktum at metabolismen av merket glukose i neoplastisk vev er identisk med normal glukose og mye mer intens enn i sunt vev, er det mulig å lokalisere områdene i pasientens kropp der den neoplastiske prosessen foregår.
Follikulært lymfom: prognose
Follikulært lymfom er en langsom progressiv, lavgradig, lymfatisk svulst, vanligvis med god prognose.
Dens karakteristiske trekk er selvfølgelig mange år, pasienten kan leve i omtrent 10 år uten behandling, når lymfom ikke gir noen symptomer og blir diagnostisert på et tidlig stadium av klinisk utvikling.
Hos 15% av pasientene skjer sykdomsprogresjon veldig raskt, bare om lag 2 år går fra diagnosen kreft til døden.
Den internasjonale prognostiske indeksen for follikulært lymfom FLIPI1 og FLIPI2 brukes til å vurdere prognosen til pasienter med follikulært lymfom, diskutert mer detaljert ovenfor.