1 ml oppløsning inneholder 20 mg metotreksat (som dinatriumsalt).
| Navn | Innholdet i pakken | Virkestoffet | Pris 100% | Sist endret |
| Ebetrexat | 4 ampere sprøyte. 1,5 ml, sol. for sjokk | Metotreksat | PLN 358.1 | 2019-04-05 |
Handling
En cytostatika fra gruppen av antimetabolitter, folsyreantagonist. Metotreksat virker ved konkurransehemming av dihydrofolatreduktase og hemmer følgelig DNA-syntese. Det er også immunsuppressivt. Etter subkutan, intramuskulær og intravenøs administrasjon er biotilgjengeligheten av metotreksat lik. Omtrent 50% av metotreksat er bundet til plasmaproteiner. I distribusjonsfasen akkumuleres den hovedsakelig i leveren, nyrene og milten i form av polyglutamater som forblir i disse organene i flere uker eller måneder. Når den administreres i små doser, trenger den inn i kroppsvæsker i minimale mengder. Omtrent 10% av det metaboliseres i leveren, hovedmetabolitten er 7-hydroksymetotreksat. Det utskilles av nyrene, hovedsakelig uendret. Ca 5-20% metotreksat og 1-5% 7-hydroksymetotreksat skilles ut i gallen. Metotreksat er tilstede i betydelige mengder i den enterohepatiske sirkulasjonen. Gjennomsnittlig terminal T0.5 er 6-7 timer og viser betydelig variasjon (3-17 timer); T0.5 er langvarig hos pasienter med nedsatt nyrefunksjon så vel som hos pasienter med pleural effusjon eller ascites.
Dosering
Revmatoid artritt (voksne). Administrer subkutant, intramuskulært eller intravenøst (bolus). Den anbefalte startdosen er 7,5 mg en gang i uken, avhengig av sykdommens individuelle alvorlighetsgrad og medikamenttoleranse, kan startdosen økes. Generelt sett bør ikke en dose på 25 mg / uke brukes. En respons på behandlingen kan forventes etter ca. 4-8 uker. Etter at ønsket effekt er oppnådd, bør dosen gradvis reduseres til lavest mulig effektiv vedlikeholdsdose. Polyartikulære former for juvenil idiopatisk artritt (barn og ungdom). Subkutant eller intramuskulært. Anbefalt dose er 10-15 mg / m2 / uke. I ildfaste tilfeller kan den ukentlige dosen økes til 20 mg / m2 / uke. Ikke anbefalt for barn under alderen Alvorlig psoriasis og psoriasisartritt (voksne). Administreres subkutant, intramuskulært eller intravenøst (bolus) Det anbefales at en testdose på 5 til 10 parenteralt metotreksat gis en uke før behandlingsstart. mg for å vurdere idiosynkratiske bivirkninger Anbefalt startdose er 7,5 mg en gang i uken Dosen bør økes gradvis. Generelt sett bør dosene ikke overstige 25 mg / uke. I unntakstilfeller kan en høyere dose være klinisk begrunnet, men den maksimale dosen på 30 mg / uke bør ikke overskrides Svar på behandling kan forventes etter ca. 2-6 uker. dosen bør reduseres gradvis til lavest mulig effektiv vedlikeholdsdose. Spesielle pasientgrupper. Pasienter med nedsatt nyrefunksjon: kreatininclearance (CCr)> 50 ml / min: bruk 100% av den nødvendige dosen; CCr 20-50 ml / min: bruk 50% av den nødvendige dosen; CCr på 0,5 metotreksat kan utvides opptil 4 ganger, derfor kan det i noen tilfeller være nødvendig å redusere dosen eller avbryte metotreksat.
Indikasjoner
Aktiv revmatoid artritt hos voksne pasienter. Polyartikulære former for alvorlig aktiv juvenil idiopatisk leddgikt når behandling med ikke-steroide antiinflammatoriske legemidler (NSAIDs) har mislyktes. Alvorlig, ildfast, deaktiverende psoriasis hos voksne pasienter som ikke har reagert tilstrekkelig på andre behandlinger, for eksempel lysterapi, fotokjemoterapi (PUVA) og retinoider, og alvorlig psoriasis i leddene (psoriasisartritt).
Kontraindikasjoner
Overfølsomhet overfor metotreksat eller noen av hjelpestoffene. Alvorlig nedsatt leverfunksjon - serum bilirubin> 5 mg / dl (85,5 µmol / l). Alkoholmisbruk. Alvorlig nedsatt nyrefunksjon - kreatininclearance 2 mg / dl. Historie med hematologiske sykdommer som benmargshypoplasi, leukopeni, trombocytopeni eller klinisk signifikant anemi. Immunmangel. Alvorlige, akutte eller kroniske infeksjoner som tuberkulose og HIV-infeksjon. Betennelse og / eller sårdannelse i munnslimhinnen. Kjent aktiv magesårssykdom i mage og / eller tolvfingertarm. Samtidig vaksinasjon med levende vaksiner. Graviditet og amming.
Forholdsregler
Metotreksat skal kun administreres av eller under tilsyn av leger med kunnskap og erfaring i bruk av antimetabolitt cytotoksiske legemidler. Under behandling med metotreksat er regelmessig overvåking av pasientens tilstand nødvendig med korte intervaller for å oppdage tegn på legemiddeltoksisitet og vurdere dem så snart som mulig. Før du starter behandling med metotreksat eller starter behandlingen på nytt etter et avbrudd, bør det utføres en fullstendig blodtelling med uttelling og blodplateantall, leverenzymer, serum bilirubin og albumin, røntgenstråler og brystfunksjonstester bør utføres, og graviditet bør utelukkes; hvis klinisk indisert, ekskluder tuberkulose og hepatitt. Under behandlingen - hver uke de første 2 ukene av behandlingen, deretter annenhver uke i neste måned, deretter minst en gang i måneden de neste 6 månedene av behandlingen, og deretter minst hver tredje måned, skal følgende tester utføres: undersøkelse av munn og hals for slimhinneskader, fullstendig blodtelling med utstryk og blodplateantall, leverfunksjonstester, nyrefunksjonstester (inkludert urinanalyse), tester for mulig lungedysfunksjon og, om nødvendig, blodfunksjonstester spytte. Hyppigere kontroller bør vurderes hos eldre og når dosen økes. Enhver betydelig reduksjon i antall leukocytter eller blodplater krever øyeblikkelig seponering av behandlingen og implementering av passende støttende behandling. Pasienter bør rådes til å rapportere alle symptomer som tyder på å utvikle infeksjon. Spesiell overvåking av antall blodplater og blodplateantall krever pasienter som blir behandlet samtidig med andre legemidler som er giftige for det hematopoietiske systemet (f.eks. Leflunomid). Benmargsbiopsi bør utføres under langvarig behandling med metotreksat. Spesiell oppmerksomhet bør rettes mot tidlige tegn på levertoksisitet. Behandlingen bør ikke startes eller bør stoppes umiddelbart hvis abnormiteter i leverfunksjonstest eller abnormiteter i biopsimateriale observeres før eller under behandling med metotreksat (disse bør løses innen 2 uker, og deretter kan gjenopptaksbehandling vurderes). Det er ingen bevis for at en leverbiopsi er nyttig for å overvåke levertoksisitet ved behandling av revmatiske sykdommer. Hos pasienter med psoriasis er behovet for leverbiopsi før og under behandlingen kontroversielt. Ytterligere studier er nødvendige for å avgjøre om gjentatte leverprøver eller type III kollagenpropeptidtesting er tilstrekkelig effektive til å bestemme levertoksisitet. Individuell pasientevaluering bør utføres under hensyntagen til forskjeller i tilstedeværelse eller fravær av risikofaktorer som: tidligere overdreven alkoholforbruk, vedvarende forhøyning av leverenzymer, historie med leversykdom, familiehistorie av arvelige leversykdommer, diabetes, fedme, tidligere eksponering for Hepatotoksiske legemidler eller stoffer, og langvarig behandling med metotreksat eller bruk av kumulative doser ≥ 1,5 g. Hvis leverenzymer forblir høye, bør du vurdere å redusere dosen metotreksat eller å avslutte behandlingen. Under behandling med metotreksat bør ikke andre hepatotoksiske legemidler brukes, med mindre det er absolutt nødvendig (i dette tilfellet bør alkoholforbruket avbrytes eller reduseres betydelig og aktiviteten til leverenzymer bør overvåkes nøye); dette gjelder også samtidig bruk av medikamenter med toksisk effekt på det hematopoietiske systemet. Dosen av metotreksat bør reduseres hvis nedsatt nyrefunksjon oppstår. Mistenkt nyrefunksjon (f.eks. Hos eldre pasienter) krever hyppigere tester, spesielt når andre legemidler brukes samtidig med metotreksat som påvirker utskillelsen, forårsaker nyreskade (f.eks. NSAID) eller kan være skadelig for det hematopoietiske systemet . I nærvær av risikofaktorer som nedsatt nyrefunksjon (til og med borderline), anbefales ikke samtidig bruk av NSAIDs. Pasienter bør rådes til å rapportere ubehagelige luftveissymptomer, som vedvarende hoste eller dyspné. Hos pasienter med lungesymptomer bør metotreksat avbrytes og en grundig undersøkelse (inkludert røntgenfoto av brystet) for å utelukke infeksjon og svulster. Hvis det er mistanke om at symptomene på lungesykdom er relatert til effekten av metotreksat, bør behandling med kortikosteroider startes, og behandling med metotreksat må ikke startes på nytt. Hos pasienter med lungesymptomer bør diagnosen opportunistiske infeksjoner, inkludert pneumocystose, også vurderes. Spesiell forsiktighet bør utvises: hos pasienter med nedsatt lungefunksjon; i tilfelle latente, kroniske infeksjoner (f.eks helvetesild, tuberkulose, hepatitt B eller C), på grunn av muligheten for å forverre sykdommen; hos pasienter med patologisk væskeakkumulering i kroppshulrom (f.eks. med ascites eller pleural effusjon), på grunn av langvarig eliminering av metotreksat (i tilfelle pleural og peritoneal effusjon, bør drenering utføres før behandling med metotrexat startes). Tilstander som fører til dehydrering som oppkast, diaré og stomatitt kan øke konsentrasjonen og toksisiteten til metotreksat; i slike tilfeller bør behandlingen med metotreksat stoppes til symptomene forsvinner. Diaré og ulcerøs stomatitt kan være tegn på toksisiteten til metotreksat og kreve seponering av behandlingen. Behandlingen bør avbrytes hvis det oppstår blodig oppkast, svart avføring eller blod i avføringen.Maligne lymfomer kan utvikles hos pasienter som får lave doser metotreksat; i dette tilfellet bør behandlingen stoppes; hvis lymfom ikke viser tegn på spontan regresjon, er behandling med cellegift nødvendig. Strålingsindusert dermatitt og solbrent indusert dermatitt (kalt en "påminnelsesreaksjon") kan komme tilbake med metotreksat. Hudlesjonene av psoriasis kan forverres under bestråling med UV-lys og samtidig administrering av metotreksat. Metotreksat kan redusere responsen på vaksinasjon og kan forstyrre resultatene av immunologiske tester. Under behandlingen kan tilskudd med folsyre eller folinsyre vurderes i samsvar med gjeldende retningslinjer for behandling. Det bør huskes at vitaminer eller andre preparater som inneholder folsyre, folinsyre eller derivater derav, kan redusere effekten av metotreksat. Unngå kontakt med metotreksat med hud og slimhinner. Bruk av metotreksat hos barn <3 år anbefales ikke.
Uønsket aktivitet
Forekomsten og intensiteten av uønskede effekter avhenger av dosen av legemidlet og hyppigheten av administrering, men alvorlige bivirkninger kan forekomme selv ved lave doser metotreksat. Svært vanlig: tap av matlyst, kvalme, oppkast, magesmerter, betennelse og sårdannelse i oropharyngeal mucosa (spesielt de første 24-48 timene etter administrering), økning i leverenzymer (ALAT, AST, alkalisk fosfatase) og bilirubinnivå. Vanlige: leukopeni, trombocytopeni, anemi, hodepine, tretthet, søvnighet, parestesi, lungekomplikasjoner på grunn av interstitiell alveolitt eller lungeutslipp og død relatert til disse komplikasjonene (uavhengig av dose og behandlingsvarighet med metotreksat; de vanligste symptomene er : generell utilpashed, tørr, irriterende hoste, kortpustethet som blir til dyspné i hvile, brystsmerter, feber), diaré (spesielt de første 24-48 timene etter administrering), utslett, erytem, kløe. Mindre vanlige: herpes zoster, ondartet lymfom, pankytopeni, agranulocytose, hematopoetiske lidelser, allergiske reaksjoner, anafylaktisk sjokk, diabetes mellitus, depresjon, hemiparesis, svimmelhet, forvirring, kramper, leukoencefalopati / encefalopati (etter parenteral administrering) , lungefibrose, pleural effusjon, gastrointestinal sårdannelse og blødning, pankreatitt, utvikling av steatose, leverfibrose og skrumplever (forekommer ofte til tross for regelmessig overvåking og normale leverenzymer), redusert serumalbumin, urtikaria, lysfølsomhet, økt hudpigmentering, hårtap, lidelser i sårheling, forstørrelse av revmatiske knuter, sårhet ved psoriasislesjoner (psoriasislesjoner kan forverres av UV-stråling under behandling med metotreksat), herpeslignende utbrudd på huden, Stevens-Johnson syndrom, giftig epidermal nekrolyse, leddsmerter, muskelsmerter, osteoporose, betennelse og sårdannelse i blæreslimhinnen (kan omfatte hematuri), smertefull vannlating, betennelse og sårdannelse i vaginal slimhinne, reaksjoner på injeksjonsstedet - etter intramuskulær injeksjon (brennende følelse) eller vevsskade, dannelse av en steril abscess, tap av fettvev). Sjeldne: sepsis, megaloblastisk anemi, humørsvingninger, forbigående synsforstyrrelser, lammelse, taleforstyrrelser (inkludert dysartri og afasi), alvorlige synsforstyrrelser, alvorlig dystopi av ukjent opprinnelse, hypotensjon, tromboemboliske hendelser (inkludert arteriell og vaskulær trombose) hjerne, tromboflebitt, dyp venetrombose, retinal vaskulær trombose, lungeemboli), faryngitt, apné, enteritt, tarry avføring, gingivitt, akutt hepatitt og levertoksisitet, forverring av neglepigmenteringsendringer, løsrivelse av negleplaten , kviser, ekkymose, blødning, erythema multiforme, erytematøs hudutslett, brudd på grunn av overbelastning, azotemi, spontanabort, oligospermi, menstruasjonsforstyrrelser. Svært sjelden: herpes simplex-virusinfeksjon, hepatitt, alvorlig myelosuppresjon, aplastisk anemi, hypogammaglobulinemi, smerte, muskelsvakhet i lemmer, dysgeusi (metallsmak), akutt aseptisk meningitt med hjernehinnebetennelse (lammelse, oppkast), konjunktivitt, perikarditt, perikardial effusjon, perikardial tamponade, Pneumocystis carinii lungebetennelse, kronisk obstruktiv lungesykdom, bronkial astma, hematemi, akutt levernekrose, akutt paronychia, furunkulose, telangiectasia, proteinuri, fosterdød, spermatogenese , tap av sexlyst, impotens, utflod, infertilitet, feber. Ikke kjent: opportunistiske infeksjoner (kan være dødelige i noen tilfeller), dødelig sepsis, histoplasmose og kryptokokkose, nokardiose, spredt herpes simplex-virusinfeksjon, cytomegalovirusinfeksjoner inkludert lungebetennelse, hepatitt B-reaktivering, forverring av hepatitt type C, lymfadenopati, lymfoproliferative sykdommer (delvis reversible), eosinofili og nøytropeni, immunsuppresjon, feber, allergisk vaskulitt, buløs blødning, ikke-infeksiøs peritonitt, leversvikt, sårhelingsforstyrrelser. Bivirkningene som vanligvis observeres ved høyere doser metotreksat ved onkologiske indikasjoner inkluderer: mindre vanlige: alvorlig nefropati, nyresvikt; veldig sjelden: unormale hodeskalleopplevelser, midlertidig synstap.
Graviditet og amming
Metotreksat er teratogent, forårsaker fosterskader og / eller spontanabort. Bruk av metotreksat under graviditet er kontraindisert. Før du starter behandlingen, bør graviditet utelukkes ved hjelp av pålitelige metoder, for eksempel en graviditetstest. Pasienter (kvinner og menn) bør bruke effektiv prevensjon under og opptil 6 måneder etter avsluttet behandling med metotreksat. Siden metotreksat kan være genotoksisk, bør genetisk rådgivning være tilgjengelig for alle kvinner som planlegger graviditet før de starter behandlingen. Menn bør søke råd om lagring av sædceller før behandling. Metotreksat går over i morsmelk og kan skade det ammede spedbarnet, derfor er dets bruk under amming kontraindisert.
Kommentarer
1 dose av legemidlet inneholder
Interaksjoner
NSAIDs, inkludert salisylsyre, reduserer den tubulære sekresjonen av metotreksat, og øker dets toksisitet; NSAIDs kan brukes under behandling av revmatoid artritt med lave doser metotreksat, men bare under streng medisinsk tilsyn. Den hepatotoksiske effekten av metotreksat forsterkes av andre medisiner som potensielt er skadelige for leveren og det hematopoietiske systemet (dvs. leflunomid, azatioprin, sulfasalazin og retinoider) og regelmessig alkoholforbruk. Alkohol bør unngås under behandling med metotreksat. Hemotoksisitet av metotreksat forverres av legemidler med en toksisk effekt på det hematopoietiske systemet (f.eks. Metamizol). Kombinasjonsbehandling med metotreksat og leflunomid kan øke risikoen for pancytopeni. Metotreksat øker nivået av merkaptopuriner i blodet, og kombinasjonsbehandling kan derfor kreve dosejustering av hvert av disse legemidlene. Antikonvulsiva reduserer mengden metotreksat i blodet. Metotreksat forlenger T0.5 av 5-fluorouracil. Salisylater, fenylbutazon, fenytoin, barbiturater, beroligende midler, orale prevensjonsmidler, tetracykliner, aminofenazonderivater, sulfonamider og p-aminobenzoesyre fortrenger metotreksat fra plasmaproteinbindingssteder, og øker dermed biotilgjengeligheten (indirekte doseøkning). Probenecid og svake organiske syrer kan redusere tubulær sekresjon av metotreksat, og øker også indirekte dosen. Penicilliner, glykopeptider, sulfonamider, ciprofloxacin og cefalotin kan redusere renal clearance av metotreksat, øke blodkonsentrasjonen og øke dets toksisitet. Orale antibiotika som tetracykliner, kloramfenikol og bredspektrede ikke-absorberbare antibiotika kan begrense tarmabsorpsjonen av metotreksat eller forstyrre den enterohepatiske sirkulasjonen ved å ødelegge tarmfloraen eller hemme den metabolske aktiviteten til bakterier. Sulfonamider, trimetoprim med sulfametoksazol, kloramfenikol og pyrimetamin kan øke myelotoksisiteten til metotreksat. Legemidler som forårsaker folatmangel, f.eks. Sulfonamider, trimetoprim med sulfametoksazol, kan øke de toksiske effektene av metotreksat (spesiell forsiktighet bør utvises hos pasienter med folatmangel). På den annen side kan medisiner som inneholder folinsyre eller vitaminpreparater med folsyre eller dets derivater redusere effekten av metotreksat. Samtidig bruk av metotreksat og andre antireumatiske legemidler, for eksempel gullsalt, penicillamin, hydroksyklorokin, sulfasalazin, azatioprin, cyklosporin, øker vanligvis ikke toksisiteten til metotreksat. Kombinasjonsbehandling med metotreksat og sulfasalazin kan øke effekten av metotreksat ved å hemme sulfasalazin-indusert folsyre-syntese og dermed øke risikoen for toksiske effekter, men dette er bare observert hos enkelte pasienter i noen få kliniske studier. Samtidig administrering av metotreksat og omeprazol forsinker renal eliminering av metotreksat. I ett tilfelle hemmet samtidig bruk av metotreksat og pantoprazol nyreutskillelse av 7-hydroksymetotreksat (en av metabolittene av metotreksat), ledsaget av muskelsmerter og frysninger. Metotreksat kan redusere klaring av teofyllin - blodnivåer av teofyllin bør overvåkes under denne kombinasjonsbehandlingen. Unngå overdreven inntak av koffeinholdige eller teofyllinholdige drikkevarer (kaffe, koffeinholdige drikker, svart te) under behandling med metotreksat, da effekten av metotreksat kan reduseres på grunn av en mulig interaksjon mellom metotreksat og metylxantiner på adenosinreseptornivået. Metotreksat bør brukes med forsiktighet med immunmodulerende legemidler, spesielt i ortopedisk kirurgi når infeksjonsrisikoen er høy. På grunn av dets mulige effekt på immunforsvaret, kan metotreksat redusere vaksinasjonseffektiviteten og forårsake falske resultater av tester for å vurdere immunresponsen (immunologiske prosedyrer som registrerer en immunrespons). Levende vaksiner er kontraindisert under behandling med metotreksat. Strålebehandling under behandling med metotreksat kan øke risikoen for bløtvev eller benekrose. Utskillelsen av metotreksat kan bli forsinket når den kombineres med andre cytostatika. Kolestyramin kan forbedre eliminering av metotreksat uten nyre ved å forstyrre leversirkulasjonen. Nitrogenoksydbedøvelsesmidler øker effekten av metotreksat på folinsyremetabolismen og forårsaker alvorlig, uforutsigbar benmargsdepresjon og betennelse i munnslimhinnen. denne effekten kan reduseres ved å gi kalsiumfolinat.
Pris
Ebetrexat, pris 100% PLN 358,1
Preparatet inneholder stoffet: metotreksat
Refusjonert medikament: JA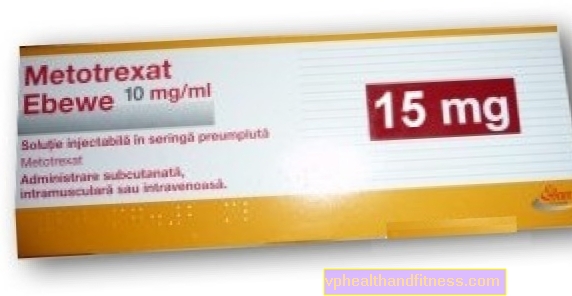


.jpg)