Hvordan forebygge kreft? Dødstallet som svulster samler kan være mindre, hvis vi passet oss selv, undersøkte vi systematisk oss selv. Du kan virkelig vinne mot kreft og andre kreftformer! Hvor kommer kreft fra, hvordan blir det oppdaget og behandlet? Hvordan forebygge kreft?
Kreft avslører flere og flere av sine hemmeligheter for oss. Svulster (inkludert ondartede, som kreft) blir i økende grad behandlet, og forskere jobber kontinuerlig med å tyde vår fiende nummer én. Vi lærer om nye behandlinger nesten hvert år. Og selv om vi for tiden ikke klarer å forhindre neoplastiske sykdommer, er vi i mange tilfeller i stand til å oppdage kreft på et tidlig stadium av utviklingen og behandle oss effektivt.
Hvor kommer kreft og andre kreftformer fra?
Vi blir angrepet av nesten 200 forskjellige kreftformer. Nesten hver av dem har en annen bakgrunn og utvikler seg annerledes. Forskere prøver fortsatt å finne ut hvorfor og hvordan kroppen skaper den første cellen som er forskjellig fra de andre, hvorfra en kreftsvulst oppstår. Det er mange teorier. De fleste forskere fokuserer på genetisk forskning. Etter deres mening er det sannsynlig at en defekt celle dukker opp i kroppen på grunn av skade på DNA-nivå (deoksyribonukleinsyre - et spiraltvist molekyl som danner et kromosom; inneholder en komplett kode for strukturen i hele kroppen).
Kreft er et begrep som ofte brukes til å beskrive kreft. I mellomtiden er kreft en av de ondartede svulstene. Husk - all kreft er kreft, men ikke all kreft er kreft.
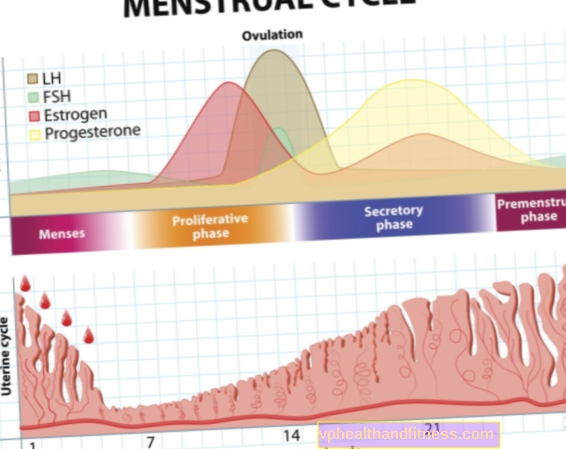
Cellene våre deler seg kontinuerlig. Med hver divisjon dør de gamle av, men tidligere videreformidler de sin genetiske informasjon til de nye. Dette betyr at de vil utføre de samme funksjonene som forgjengerne. Noen ganger oppstår feil i disse prosessene. Noen feil forårsaker endringer i oppførselen til dattercellen. Denne endringen i arvelig genetisk materiale kalles en mutasjon. For eksempel kan det føre til at en celle deler seg oftere og raskere enn normalt og kan gi kreft. Mutasjoner kan arves, og derfor er etterkommere av kreftsyke utsatt for kreft.
Dessverre handler vi også til skade for oss, for eksempel inhalerer vi eksosgasser, sigarettrøyk, spiser ofte røkt produkter, og alt dette kan skade DNA og øke sannsynligheten for kreft. Videre er leger sikre på at noen virus også kan forvandle en sunn celle til en kreft, for eksempel, infeksjon med humant papillomavirus (HPV) bidrar til utvikling av livmorhalskreft.
Blant neoplasmer er det godartede (ondartede) og ondartede. En godartet neoplasma (godartet - neoplasma benignum) er tydelig avgrenset fra det omkringliggende vevet eller er likt. Cellene hans kan ikke komme inn i blodet. Det metastaserer aldri.
Maligne svulster (neoplasma malignum) er lesjoner som infiltrerer det omkringliggende vevet og cellene deres kommer inn i blodet og lymfesystemet. De reiser gjennom hele kroppen og metastaserer sykdommen. Det er flere typer ondartede svulster - kreft, sarkomer, lymfomer, svulster i sentralnervesystemet, melanom.
Verdt å viteKreft er en av de ondartede svulstene som utvikler seg fra epidermale celler eller epitelceller fra forskjellige organer i kroppen, slik som hud, kjertel, slimhinne, slimhinne i fordøyelsessystemet, skjoldbruskkjertelen og bukspyttkjertelen. Uttrykkene "hjernekreft" og "beinkreft" er feil fordi det ikke er noe epitelvev i disse områdene.
Anbefalt artikkel:
Kreft eller kreft? Hva er det - er enhver kreft kreft?Kreftforebygging - nødvendig forskning
Hver kvinne må undersøke brystene sine hver måned - fra den første perioden til slutten av livet. Selvundersøkelse kan imidlertid bare oppdage svulsten når den er omtrent 1 cm i diameter. Mye mindre endringer oppdages ved mammografi og ultralyd i brystet. For å oppdage livmorhalskreft i god tid, må du gå for en pap-smøre hvert år.
Sjansene for å bekjempe kreft avhenger i stor grad av hvor tidlig den blir funnet. De aller fleste kreftformer oppdaget i den såkalte pre-invasive (null) utviklingstrinn er helt herdbart. På dette stadiet av sykdomsutviklingen kan vi ikke merke noen lesjoner selv. Av denne grunn bør vi systematisk gjennomgå forebyggende undersøkelser.
Menn over førti bør ha en undersøkelse av prostatakjertelen hvert år. Rektal undersøkelse - gjennom endetarmen - gjør at legen kan oppdage endringer i størrelsen og konsistensen av denne kjertelen. Hvis de er mistenkelige, kan legen din henvise deg for ytterligere analyser, for eksempel test av blod PSA-antigen.
I sin tur kan den tidlige fasen av kolorektal kreft oppdage fekale okkulte blodprøver (personer med familiehistorie av tarmkreft bør gjøre denne testen hvert år, og alle - hvert år i 50-årene). Hvis du er i fare eller har hatt en polypp (det utvikler ofte kreft), er en mer verdifull test koloskopi, dvs. å se innsiden av tarmen gjennom et spekulum.
Røykere eller utsatte mennesker bør ha røntgen av brystet hvert år. En slik test kan være nyttig i diagnosen lungekreft. En mer detaljert undersøkelse er imidlertid bronkoskopi (den såkalte bronkoskopien - å se dem gjennom et spekulum eller fiberoptisk endoskop).
Det er også verdt å ha en ultralyd av bukhulen hvert 1-2 år. Denne enkle testen oppdager ofte selv små svulster i magen.
En svulst under et forstørrelsesglass
Hvis en svulst blir funnet, vil leger vanligvis se nærmere på. Slike tester som computertomografi, magnetisk resonanstomografi eller positronemisjonstomografi lar deg nøyaktig sjekke plasseringen av svulsten, bestemme størrelsen og strukturen, samt finne ut om den allerede har metastasert.
Noen ganger må vi også gjennomgå en biopsi. Det innebærer å punktere svulsten med en spesiell nål (vanligvis under ultralydkontroll) og samle vevet for mikroskopisk undersøkelse. Spesialisten ser deretter på det oppsamlede vevet (den såkalte delen) og kan vurdere arten av svulsten: om lesjonen er godartet eller ondartet.
Blodmarkører
Hvis noen i vår nærmeste familie har hatt kreft, kan vi ha økt risiko. Vi er mer utsatt for å bli syk, noe som ikke betyr at vi blir syke. Noen ganger er en enkel blodprøve nok til å dempe frykten og sove mer fredelig.
Kreftmarkører, også kjent som neoplastiske markører, er kjemikalier med forskjellige strukturer som produseres i kroppens vev. Hos sunne - det er ekstremt få av dem. Imidlertid når kreft oppstår, øker nivåene raskt.
Markører kan ha form av antigener, proteiner, enzymer eller hormoner. De kommer inn i blodet og sirkulerer med det gjennom hele kroppen. Dessverre kan en svulst produsere flere markører. Videre kan en type svulst produsere markører som er karakteristiske for andre svulster. For eksempel kan tilstedeværelsen av markøren CA 125 i kroppen indikere eggstokkreft, men også kreft i bukspyttkjertelen. Imidlertid kan noen markører sterkt antyde tilstedeværelsen av en bestemt svulst, for eksempel PSA-markør tillater påvisning av prostatakreft i et veldig tidlig utviklingsstadium.
Siden markører ikke er homogene stoffer, beordrer legen oss vanligvis å utføre den såkalte et markørpanel (et sett med etiketter) som lar deg bestemme typen pågående neoplastisk prosess. Markører bestemmes ut fra en samlet blodprøve. Imidlertid er det ikke bare deres tilstedeværelse som er viktig, men også mengden over tillatt standard. Hvis normen overskrides betydelig, betyr det ikke alltid utvikling av neoplastisk sykdom (selv om det vanligvis er). Det forhøyede nivået av noen markører kan også være assosiert med f.eks. Svært alvorlig betennelse i leveren, bukspyttkjertelen eller nyrene.
Hvis markørene er høye, er genetisk-onkologisk tolkning av resultatene nødvendig. Først etter det kan legen bestille ytterligere tester, for eksempel mammografi, computertomografi eller magnetisk resonansbilder. Nesten 90 prosent kreftforekomst er ikke relatert til familiens fortid. Omtrent 90 av 100 testpersoner klarer ikke å oppdage genet for "kreft predisposisjon". Imidlertid, hvis de samme svulstene ofte vises i familien, er det verdt å besøke en genetisk klinikk og be om passende tester. Du trenger ikke henvisning fra fastlegen din.
Anbefalt artikkel:
Tumormarkører (svulstmarkører): typer og resultater av forskningGenetisk testing for kreft
Hvis det første intervjuet viser at vi kan ha rett til å frykte for vår egen helse, vil vi finne oss i et spesialisert forebyggende program. Vi betaler ikke for noen undersøkelser her. Blant annet, svulstmarkører, men ser også etter gener som kan disponere for sykdommen. For eksempel hos kvinner - BRCA1-genet (ansvarlig for tendensen til brystkreft); når forfedre led av kolorektal kreft - CHEK2-genet. Mennesker som har tykktarmskreft, men ikke har tarmpolypose, leter etter reparasjonsgener som kan reparere det defekte DNA-fragmentet. Stimulering av disse genene kan hindre sykdommen i å utvikle seg.
Alle som kommer til en genetisk klinikk på det første møtet, avgjør med en lege hvilket familiemedlem som skal begynne å lete etter genetiske mutasjoner. Når det er mulig, blir vanligvis en person som allerede har hatt kreft valgt. Takket være det er det lettere å finne genet som er årsaken til ulykke i en gitt familie. Når det er merket, blir det søkt etter det blant andre medlemmer. De som har det går til den såkalte risikogrupper og blir utsatt for andre spesialiserte undersøkelser. På den annen side forblir de som ikke har funnet "skyldige genet" bare under observasjon av klinikken (da må kontrollene rapportere for spesifikke tester innen foreskrevne tidsfrister).
Genetisk rådgivning
Det er over 20 av dem i Polen. De opererer på alle onkologiske sentre. De fleste genetiske klinikker tester gratis for arvelig kreft.Adressene deres finner du på nettstedet: http://www.genetyka.com/
Værkreft
Noen ganger hender det at vi ikke har kreft, men spesialisttester har bekreftet at risikoen for å utvikle sykdommen er veldig høy. Da tilbyr legene oss forebyggende handlinger og behandlinger. Noen ganger er de veldig drastiske - i tilfelle arvelig kolorektal kreft kan det være en kolektomi, dvs. profylaktisk fjerning av tyktarmen. Det utføres når mange polypper (hundrevis av dem) blir oppdaget i tarmen (bortsett fra det defekte genet), og det er bare et spørsmål om tid før kreften utvikler seg. På grunn av det faktum at en del av tynntarmen under operasjonen kan gjøres til et spesielt reservoar, er det mulig å opprettholde den naturlige avføringsveien.
I sin tur tilbys bærere av genet som er ansvarlig for forekomst av medullær skjoldbruskkjertelkreft å fjerne skjoldbruskkjertelen. Selv i barndommen, fordi mange års observasjoner har vist at 100 prosent. bærere av dette genet utvikler senere kreft. Så tidlig fjerning av skjoldbruskkjertelen redder bare liv.
Forebyggende kirurgiske inngrep kan nå tilbys for eksempel kvinner med risiko for livmor-, eggstokkreft og brystkreft. Tilstanden er fødselen av allerede planlagte barn.
Kreftbehandling
Så langt er det mest effektive våpenet i kampen mot kreft kirurgi. Men det er ikke alltid nok å fjerne selve svulsten. Noen ganger er det nødvendig med komplementære terapier.
Over tid kan noen endringer utvikle seg til kreft. Dette er tilfelle med kolonpolypper, noen skjoldbruskkjertelknuter eller uvanlige pigmenterte lesjoner på huden. Du kan forutse kreft og fjerne lesjoner før de blir ondartede. Imidlertid er slike handlinger ikke alltid mulig, og da må vi bekjempe inntrengeren.
Kreftoperasjon
Hvis svulsten oppdages i et tidlig utviklingsstadium, er det ofte nok å fjerne svulsten med det omkringliggende vevet (dette er den såkalte sikkerhetsmarginen). Noen ganger er det imidlertid nødvendig å avgifte et helt organ (f.eks. Brystet) for å kvitte seg med alle muterte celler og forhindre at sykdommen gjentar seg. Hvis leger mistenker at kreften er i et mer avansert stadium, fjerner de også nærliggende lymfeknuter.
Som et resultat av kirurgisk inngrep klarer leger å redde omtrent 25% av livene. syk.
Kirurgi for å fjerne svulsten trenger ikke å være et kirurgisk snitt. Ofte bruker leger:
- Endoskopi - det brukes til kirurgi inne i pleurahulen (thoracoscopy) eller peritoneal hulrom (laparoscopy). Med denne teknikken unngås et stort arr.
- Ultralyd - Denne metoden bruker en spesiell kniv som vibreres med høy frekvens av ultralyd. Det muliggjør nesten blodfri fjerning av f.eks. Deler av parenkymale organer (f.eks. Nyre eller lever).
- Laser - brukes til å behandle endringer i huden, slimhinnen i fordøyelseskanalen, luftveiene og urinveiene. Fjerning av neoplastiske endringer med en laser fungerer spesielt i behandlingen av endringer i spiserøret, luftrøret og tykktarmen.
- Kryoterapi - for å fjerne små, godartede, overfladiske lesjoner (f.eks. På slimhinner), brukes en kryoprobe avkjølt med flytende nitrogen til –180 grader C. Kulde ødelegger syke celler.
- Elektrokirurgi - brukes til å behandle små, overfladiske og godartede lesjoner. Spesielle elektroder i forskjellige former brukes, oppvarmet av høyfrekvent strøm. Høy temperatur har en destruktiv effekt på syke celler.
Kreftbehandling - strålebehandling
Det er ofte komplementær til kirurgisk behandling. Hvis leger tror det kan være noen "overlevende" av kreft igjen, prøver de å ødelegge den med stråling - oftest røntgen- eller gammastråling. Når pasienten blir bestrålt fra en viss avstand - er det teleradioterapi. Hvis strålingskilden plasseres direkte på svulsten eller i nærheten - brachyterapi.
Strålebehandling, som alle andre metoder, er ikke uten uønskede bivirkninger. Det dreper kreftceller, men det svekker også kroppen og ødelegger noen av de sunne cellene ved lyspunktet. Effektene av den såkalte Vi kan oppleve strålingssyke med en viss forsinkelse, for eksempel kvalme og oppkast kan forekomme flere timer eller dager etter strålebehandling. Når disse symptomene avtar, fortsetter de ugunstige endringene i benmargen, for eksempel reduseres antall erytrocytter (røde blodlegemer), leukocytter (hvite blodlegemer) og trombocytter (blodplater) i perifert blod, noe som reduserer immuniteten og reduserer blodpropp. I noen tilfeller, hvor bestrålingsområdet var omfattende, kan tap av appetitt, feber og diaré forekomme. Noen ganger oppstår vevsnekrose og erytem (og til og med sårdannelse) på bestrålingsstedet. Etter behandling forsvinner de fleste av disse symptomene uten å etterlate spor.
Anbefalt artikkel:
Strålebehandling: hvordan fungerer det? Bivirkninger av strålebehandling Godt å viteKreftstatistikk
- 40 millioner mennesker lever med kreft i verden.
- Dataene fra den polske kreftunionen viser at 300 mennesker i Polen hver dag finner ut at de har kreft.
- 220 av dem vil sannsynligvis dø. Omtrent 30 prosent kan helbredes permanent. syk.
Tidlig på 1960-tallet var livmorhalskreft den vanligste sykdommen blant kvinner, etterfulgt av brystkreft. Brystkreft er nå mer vanlig, etterfulgt av lungekreft, etterfulgt av livmorhalskreft.
Tidlig på 1960-tallet fikk menn oftest magekreft, etterfulgt av lungekreft. Nå er lungekreft ledende, etterfulgt av prostatakreft og magekreft.
Kreftbehandling - cellegift
Kreftceller kan dele seg konstant. Å vite denne egenskapen, utvikler forskere medisiner som virker cytostatisk, dvs. hemmer celledeling. De tas oralt eller i form av drypp. Dryppet må vanligvis tas på sykehus. Det tar minutter eller til og med timer. Hvis cytostatika tas ofte og i lang tid - kan leger implantere en plastbeholder under huden som medisinene administreres fra. Kjemoterapi velges individuelt for hver pasient.
Å ta cytostatika har også sine bivirkninger. For det første har det en negativ effekt på beinmargen. Dette kan føre til anemi, tretthet og søvnighet. Immunitet synker også, så risikoen for infeksjon øker. Under cellegift, må du sjekke blodbildet (utføre en blodtelling) og om nødvendig gjennomgå en transfusjon eller ta preparater som fremskynder fornyelsen av benmargen.
Kjemoterapi kan også forårsake andre midlertidige bivirkninger: hårtap, sprø negler, følsomhet overfor ultrafiolett (du kan ikke sole deg og bruke solarium), problemer i fordøyelsessystemet - forstoppelse eller diaré, kvalme, oppkast, mangel på appetitt.
Anbefalt artikkel:
Kjemoterapi: typer. Hvordan fungerer cellegift?Kreftforekomst økte med 46%. Og det må være enda verre
Effektiviteten av onkologisk behandling i Polen er verre enn i de fleste andre EU-land. Ondartede svulster er den nest vanligste dødsårsaken i Polen. Siden 1999 har antall tilfeller økt med 46% og antall dødsfall med 23,2%, ifølge NIK-rapporten fra 2018.
"Polen, sammen med Ungarn og Kroatia, er blant de tre beste EU-landene med høyest dødelighet fra ondartede svulster. I Polen viser lungekreft og tykktarmskreft seg å være den farligste, i tillegg blant menn, prostatakreft og blærekreft, og blant kvinner, bryst- og eggstokkreft" - informerte det øverste kontrollkammeret.
Og det må være enda verre. Ifølge spesialister vil forekomsten av onkologiske sykdommer innen 2025 øke med over 25%, og kreft vil da bli den viktigste dødsårsaken i Polen.
Som svar på NIK-rapporten kunngjorde helseministeren en økning i utgiftene til onkologi.

Kilde: Tilgjengelighet og effekter av kreftbehandling https://www.nik.gov.pl/plik/id,15932,vp,18449.pdf
Kreftbehandling - hormonbehandling
Noen typer kreft (f.eks. Bryst, prostata) kalles hormonavhengige svulster, noe som betyr at deres utvikling kan påvirkes av visse hormoner. I tillegg til cellegift, brukes ofte hormonbehandling. Dette øker effektiviteten av hele behandlingen. For kvinner krever kampen mot brystkreft noen ganger å blokkere funksjonen til eggstokkene eller til og med fjerne dem. Denne avgjørelsen tas deretter av legen og pasienten hans.
Nye metoder for kreftbehandling
Hver dag håndterer vitenskapelige laboratorier kreft. Forskere konkurrerer i jakten på kreftdrap. Noen ganger treffer de gjerdet som en kule, men noen ganger gjør de funn som Nobelprisen.
Terapier brukt til nylig av onkologer svekket oss og ødela syke, men også sunne celler i kroppen. De forårsaket også en rekke bivirkninger.
For øyeblikket, takket være forståelsen av strukturen til kreftceller, og spesielt reseptorene på overflaten, har forskere utviklet den såkalte målrettede terapier. Onkologiske medisiner som brukes i deres rammer, ødelegger bare syke celler med bemerkelsesverdig presisjon. Hvordan fungerer de? Vel, på overflaten av kreftceller er det anslag som kalles reseptorer. Det er som en stikkontakt. Pluggene er kjemikalier som gir et signal for at kjernen skal dele seg, det vil si at svulsten skal vokse. De siste onkologiske preparatene er som falske plugger. De blokkerer reseptorer (stikkontakter) og forhindrer dermed utveksling av informasjon mellom celleoverflaten og dens kjerne. Slik dør delingsprosessen og cellen dør.
Sultede celler
Den andre gruppen kreftmedisiner blokkerer reseptorer på overflaten av kreftceller, men bare de som utskiller stoffer som provoserer utviklingen av blodkar som forsyner svulsten med næringsstoffer og oksygen. Dette forhindrer utviklingen av et tett nettverk av arterioler og vener, som får de 'sultne' kreftcellene til å dø.
Stamceller
Som det viser seg, kan de fås ikke bare fra navlestrengsblod, men også fra voksne, for eksempel fra beinmarg eller fettvev. Når de er ordentlig forberedt, kan de forvandles til hvilket som helst vev i kroppen, som hjerte, lever, bukspyttkjertel, nyrer og til og med øyets netthinne. Dessverre kurerer ikke stamceller oss mot kreft, men etter fjerning kan de regenere det skadede organet til en viss grad.
Genterapier
Legene mener at genterapier vil bli mye brukt hos mennesker om 8-10 år. Forskere kan allerede introdusere et gen i svulsten som øker konsentrasjonen av legemidlet som administreres i kreftceller. Dette lar deg redusere dosene av kjemoterapeutiske midler, samt begrense bivirkningene av disse stoffene på det omkringliggende sunne vevet. For tiden pågår kliniske studier i flere sentre rundt om i verden for å bestemme effektiviteten av denne metoden.
Anbefalt artikkel:
Stamcellestyrkemånedlig "Zdrowie"