Hvert femte par i verden gleder seg til å få en baby. Det anslås at i Polen påvirker infertilitetsproblemet over en million par. Ofte er den eneste sjansen for å bli gravid og få en baby den såkalte kunstig befruktning, dvs. in vitro-metoden.
Årlig litt over 2000 ektepar i Polen bestemmer seg for å gjennomgå in vitro (in vitro fertilization) behandling. Det er mange grunner til dette. Noen ganger er dette religiøse overbevisninger fordi den katolske kirken motsetter seg bruk av assistert reproduksjonsteknikk. Det er også ofte uvitenhet. Allmennleger, spesielt i små byer, forteller ikke pasientene at til tross for infertilitet, kan de ha en sjanse til å få en baby. De, igjen alene, gir opp å få barn eller begynner å vandre rundt 18 sentre som utfører slike prosedyrer i Polen. De vet ikke hva som er best for dem, de kaster bort tid, tålmodighet og penger. Ofte bestemmer par imidlertid ikke seg for å gjennomgå kunstig befruktning på grunn av manglende økonomiske ressurser.
In vitro infertilitetsbehandling - for egen regning
WHO har anerkjent infertilitet som en sosial sykdom. I mange europeiske land subsidieres reproduksjonsmetoder eller får full refusjon. I Polen må vi betale for nesten alt ut av egen lomme - for narkotika, tester, besøk og hele prosedyren. Dette gir summen av ca 9 tusen. PLN, men kostnadene er vanligvis høyere, fordi første forsøk ofte ikke lykkes. Og prosedyren må gjentas, noen ganger flere ganger. Du betaler i private og statlige institusjoner, litt mindre i sistnevnte.
Desperate potensielle foreldre tar ofte opp lån for å få et barn. De føler seg lurt av staten, fordi de betaler skatt, forsikringspremier og ikke får noe tilbake. Motvillige mennesker skriver på internettforumet at pengene dekker kostnadene ved å behandle sykdommer "på egen anmodning", for eksempel lungekreft hos storrøykere eller leverkreft hos alkoholikere, og ingen bryr seg om sykdommen deres uten feil.
Hvor kommer infertilitet fra
Infertilitet defineres som når et par har ubeskyttet samleie to eller tre ganger i uken, og likevel blir ikke kvinnen gravid i løpet av et år. Leger anslår at ca. 30 prosent. årsakene til fertilitetsproblemer ligger hos kvinnen og like mye hos mannen. Omtrent 30 prosent. tilfeller sies å være ekteskapelig infertilitet ("feilen" ligger på begge sider) og hos 10-14 prosent. tilfeller kan ikke forklares som en årsak til infertilitet.
En kvinnes fruktbarhet avtar med alderen, for over tid er det flere og flere sykluser av luftløse. Til gjengjeld forverres sædtilstanden hos menn (rapportert av WHO). Det er mindre og mindre sæd i ejakulatet, og dessuten er de av dårligere kvalitet, mindre mobile, levedyktige og med mangler i strukturen.
Årsakene til infertilitet
På kvinnen
- eggløsningsforstyrrelser eller anovulasjon (inkludert polycystisk ovariesyndrom og andre endokrine lidelser),
- obstruksjon av egglederne,
- endometriose,
- medfødte eller ervervede mangler i reproduksjonsorganet (f.eks. intrauterin vedheft, fibroids),
- immunologiske lidelser (inkludert livmorhalsslim som er fiendtlig mot sædceller, tilstedeværelse av antistoffer som hindrer befruktning og implantasjon av embryoet),
- embryo fiendtlig endometrium,
- tar medisiner som forstyrrer menstruasjonssyklusen.
På mannen
- åreknuter i sædstrengen,
- reproduktive og systemiske infeksjoner (f.eks. kusma hos gutter),
- kryptorchidisme (mangel på testikler i pungen),
- vridning av testikkelen rundt sædstrengen,
- testikelskader, overoppheting av pungen,
- hindring av sædutgangen,
- hormonelle lidelser,
- retrograd utløsning (sæd går til blæren)
- cellegift og strålebehandling, tar visse medisiner,
- miljøpåvirkning (f.eks. kontakt med tungmetaller).
Sekundær infertilitet
En kvinne som allerede har født, kan ha problemer med å bli gravid igjen. Dette er for eksempel tilfellet fordi:
- hun er eldre;
- postpartumbetennelse eller kirurgiske inngrep har forårsaket sammenvoksninger i reproduksjonsorganet;
- etter fødsel, ledsaget av kraftig blødning, ble hormonbalansen forstyrret;
- antall sædceller har redusert og kvaliteten på min manns sæd har gått ned (fordi han har en skadelig jobb).
Det kan også være at det første barnet ganske enkelt var et par - de har begge en genetisk defekt som gjør det umulig å opprettholde graviditeten, men det manifesterer seg i 25 prosent. avkom og i hennes første graviditet hadde det kanskje ikke gjort seg kjent. Genetiske problemer kan også mistenkes hvis en kvinne har fått sitt første barn og deretter har aborter flere ganger på rad.
Årsakene til infertilitet kan være tilsynelatende trivielle
Sjelden, men det hender at paret ikke kommer ut, fordi de for eksempel ikke kan telle de fruktbare dagene, fordi de overholder prinsippet om avholdenhet (jo mindre vi elsker hverandre, jo bedre er kvaliteten på frøet?!). Da er en saklig samtale med legen nok og kvinnen blir vanligvis gravid.
Årsaken til problemer med unnfangelse er også ... psyken. Konstant stress og depresjon - muligens forårsaket av gjentatte mislykkede forsøk på å bli gravid - forstyrrer utskillelsen av hormoner som styrer arbeidet til eggstokkene og testiklene. Leger anslår at psykoterapi har en positiv effekt i omtrent 1/3 av tilfellene av ekteskapelig infertilitet. Imidlertid er det bare 6-15 prosent av dem som har slike problemer. par som går på fertilitetsklinikker. Resten må testes. Det er mange av dem, men du trenger ikke alltid å gå gjennom dem alle.
Infertilitetsdiagnose
På fruktbarhetsklinikken blir mannen undersøkt først. Av den enkle årsaken - det krever mindre forskning. Den potensielle faren har en sædkvalitetstest, og om nødvendig en blodlaboratorietest, en blodhormonkontroll, en ultralydskanning og en karyotype (kromosomsett). Noen ganger blir det også utført en test for tilstedeværelse av antistoffer som angriper din egen sædceller. Når det ikke er sæd i sæd, utføres en testikkelbiopsi.
Den potensielle mammaen har flere tester, og de er mer kompliserte. Dette starter med en gynekologisk undersøkelse, generell helsevurdering og blodanalyser. Det blir sjekket om en kvinne har eggløsning og når. Legen beordrer også å kontrollere nivået av hormoner på individuelle dager av syklusen og transvaginal ultralyd. Han kan også henvise deg til andre tester. Hysterosalpingografi er en vurdering av formen på livmoren og eggledernes åpenhet på grunnlag av røntgenstråler. Lignende informasjon er gitt ved hysterosalpingosonografi utført ved bruk av ultralyd. Laparoskopi er vurderingen av livmoren, eggstokkene og egglederne ved hjelp av et laparoskop satt inn i bukhulen.
Infertilitetsbehandling - inseminasjon
Hvis disse testene ikke viser uregelmessigheter, gjennomgår partnerne den såkalte postkoital test. Det innebærer å undersøke livmorhalsslimet noen timer etter samleie. Det kan vise seg å være en barriere for sædceller. Da kan paret ha nytte av intrauterin inseminasjon. Indikasjonene for denne behandlingen er også reduserte sædparametere. Det brukes også når du bruker frossen sæd fra en donor eller en partner, hvis årsaken til infertilitet ikke kan fastslås eller partnerne ikke kan ha samleie, for eksempel på grunn av funksjonshemming.
Betingelsen for inseminering er eggledernes åpenhet. Paret må også bestå bakteriologiske og virologiske tester (HIV, hepatitt B og C, WR).
Før selve prosedyren må du følge en 2- eller 4-dagers tilbakeholdenhet. Senere, mens kvinnen har eggløsning, gir partneren, etter onanering, sædceller til en steril beholder.
Før inseminering blir sæd renset og utsatt for spesiell behandling, takket være hvilke parametrene forbedres.
Ved hjelp av et spesielt kateter og en sprøyte administreres de direkte i livmoren. Derfra beveger sædcellen seg til pære i egglederen, hvor egget blir befruktet. Sjansen for å bli gravid første gang er 5-19 prosent.
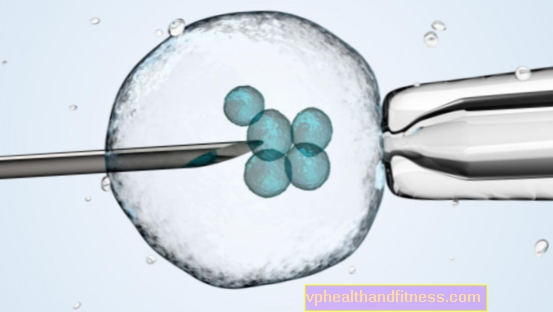
Behandling av in vitro og in vitro infertilitet (IVF)
Denne befruktningsmetoden blir referert til som "in vitro", som betyr "i glass". Det brukes når kvinnen ikke har eggledere eller de er blokkert; når eggløsningen er svekket og Graafsekkene ikke kommer ut av modne egg; i alvorlige, ubehandlede tilfeller av polycystisk ovariesyndrom eller endometriose. IVF brukes også når mannens sæd har lite bevegelig sæd, og det er umulig å utføre intrauterin inseminasjon. Leger anbefaler også denne teknikken til par som har gledet seg til å få en baby i flere år, og det er vanskelig å fastslå årsaken til det.
Først må en kvinne gjennomgå hormonell stimulering av eggstokkene - vanligvis får hun hormoninjeksjoner. Når eggene er modne, utfører legen en punktering (punktering med en spesiell nål på Graaf-vesiklene) ved å gå inn i skjedehvelvet. Prosedyren utføres under ultralydkontroll, vanligvis under generell anestesi. Siden mange egg vanligvis modnes under hormonell stimulering, samler legen vanligvis flere til et dusin egg om gangen. De går til en spesiell næringsvæske. Partnerens sæd blir deretter lagt til dem. Etter ca 18 timer sjekker legen om det har skjedd befruktning eller ikke. Oftest fra 60 til 80 prosent. eggene blir befruktet av sædceller.
48-72 timer etter punktering, når embryoene er delt inn i 2-8 blastomerer (celler), blir de administrert direkte i livmorhulen ved hjelp av et kateter. Hos yngre kvinner setter legen 1-2 embryoer inn i livmoren uten å pådra seg medisinsk historie. De eldre og de som har sviktet sykluser av in vitro befruktning - 3. Poenget er å øke sannsynligheten for at et embryo implanterer i livmoren. Det hender at alle embryoene tar på seg og at tvillinger (18%) eller trillinger (4%) blir født.
De gjenværende embryoene er frosset i flytende nitrogen som skal brukes hvis det første in vitro-forsøket ikke lykkes (20-40% suksess).
Takket være IVF-metoden i USA blir 10.000 babyer født hvert år. barn, i Vest-Europa - ca. 8 tusen. Vår første in vitro-fertiliseringsjente ble født i 1987 ved Institute of Obstetrics and Women's Diseases, Medical University of Białystok. Siden har det blitt født i overkant av 2000 barn i Polen. prøverørsbarn.
Infertilitetsbehandling - mikromanipulasjon
Med andre ord brukes intracytoplasmisk injeksjon (ICSI) når årsakene til infertilitet er reduserte sædparametere eller et lite antall eller tvilsom kvalitet på egg som samles under punktering.
Hvis sædproduksjon bevares i testikelen, men sæd er fraværende (f.eks. Hindrede vasdeferens, retrograd utløsning i blæren), kan det hende at det kreves en testikkel- eller epididymal biopsi for å få sædceller. Det gjøres under narkose. Noen ganger blir det samlet inn det innsamlede materialet i laboratoriet i lang tid for å til slutt trekke ut den beste sædcellen (noen ganger er det bare mulig å velge en).
ICSI-metoden består i å introdusere en enkelt sæd i det oppsamlede egget med en mikropipette. Den introduseres ved å gjennombore den gjennomsiktige kappen i cytoplasmaet til egget. Resten er som i in vitro-metoden. Effektiviteten av ICSI er estimert til 30-90 prosent.
Graviditet etter IVF
Omtrent to uker etter at embryoene er ført inn i livmoren, skal kvinnen ta en blodprøve for å vise om hun er gravid. Imidlertid forutsier ikke denne undersøkelsen normal graviditetsutvikling. For å øke sjansen for embryoimplantasjon og riktig graviditetsforløp, må en kvinne motta støttende medisiner før de administrerer embryoene og de første tre månedene etter unnfangelsen.
Gravide kvinner som gjennomgår kunstig unnfangelse, føder oftest i tide. Noen ganger, spesielt med de såkalte multippel graviditet som de føder tidligere. Noen velger å ta keisersnitt.
Sædbanker
Når en mann ikke produserer sæd, eller de ikke er i stand til å befrukte egget (selv under mikromanipulering) eller bærer en genetisk defekt som forårsaker for eksempel infertilitet eller abort hos en partner, eller hvis det er stor sannsynlighet for å overføre defekten til avkommet - paret kan ha nytte av sæd deponert i en spesiell bank (det er tre i Polen).
Sæddonorer kreves å være opptil 35 år, ikke bruke sentralstimulerende midler (sigaretter, alkohol, narkotika), ha egne barn, være sunne, ha minst videregående opplæring og ha et pent utseende. Det er utsatt for omfattende tester (inkludert seksuelt overførbare sykdommer).
Advarsel!
- Etter et abort bør et par vente i tre til seks måneder før de prøver å bli gravid igjen. En kvinnes kropp må ha tid til å komme seg.
- Et par som allerede har barn fra in vitro-fertiliseringssyklusen, kan gi opp resten av de frosne embryoene og donere dem til et annet ufruktbart par.
Hvor mye koster infertilitetsbehandling?
I statlige klinikker
- Inseminasjon - PLN 400+ medisiner
- in vitro befruktning
- 1 syklus: 2,5-3,5 tusen PLN + medisiner (PLN 2-3 tusen)
- intracytoplasmatisk injeksjon
- 1 syklus: 3-4 tusen PLN + medisiner (PLN 2-3 tusen)
På private klinikker
- inseminasjon - PLN 700-900
- in vitro befruktning
- 1 syklus: 4,5-6,5 tusen PLN
- intracytoplasmatisk injeksjon
- 1 syklus: 5,5-7,5 tusen PLN
månedlig "Zdrowie"

















-przyczyny-objawy-leczenie.jpg)


