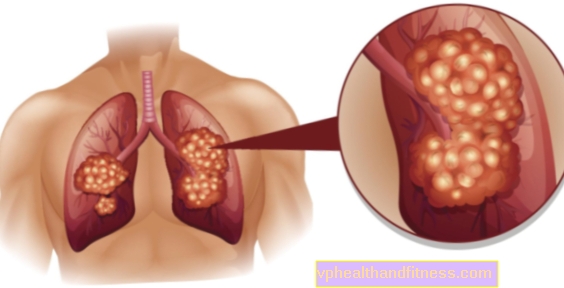
Lungekreftanfall uten advarsel. Symptomer er vanligvis uspesifikke eller fraværende. Lungekreft er for tiden den vanligste dødsårsaken fra kreft. Røyking er gunstig for forekomsten, men det hender at mennesker som ikke har røkt en eneste sigarett i livet, lider av lungekreft. Hva mer forårsaker lungekreft? Hvilke symptomer bør bekymre deg og hva er behandlingen?
Innholdsfortegnelse:
- Lungekreft: forekomst
- Lungekreft: årsaker og risikofaktorer
- Lungekreft: symptomer
- Lungekreft: typer
- Lungekreft: diagnose
- Lungekreft: behandling
- Lungekreft: prognose
- Lungekreft: forebygging
Lungekreft begynte å skilles ut som en egen sykdom bare i andre halvdel av 1700-tallet. Tidligere var lungekreft helt fremmed for forskere av menneskelige organismer.
Her kan du lese om all kjent kreftmedisin og deres klassifisering!
I obduksjonsstudier utført på slutten av 1800-tallet ble lungekreft funnet hos bare 1% av de undersøkte avdøde. Dette tallet økte betydelig på begynnelsen av det 20. århundre, da lungekreft ble diagnostisert hos opptil 15% av de døde.
Gjennom årene har forekomsten av lungekreft økt jevnlig, og er nå den vanligste ondartede svulsten hos menn og den nest vanligste (etter brystkreft) hos kvinner.
Lungekreft: forekomst
Statistikk over forekomst av lungekreft kan være skummel. Det anslås at i 2012 ble nesten 2 millioner mennesker diagnostisert med denne sykdommen over hele verden.
Dataene for Polen er heller ikke optimistiske: ifølge National Cancer Registry, oppstod denne sykdommen i 2013 hos over 14 000 menn og hos nesten 7 000 kvinner.
Det er også bekymringsfullt at forekomsten av lungekreft fortsatt øker. Akkurat som i 1980 var det litt over 10 000 tilfeller av lungekreft i Polen, 10 år senere ble sykdommen diagnostisert hos over 16 500 mennesker, mens i nevnte 2013 ble over 21 000 pasienter syke med lungekreft.
Lungekreft: årsaker og risikofaktorer
Hovedårsaken til lungekreft er mutasjoner i det genetiske materialet, hvis effekt er forstyrrelser i prosesser for differensiering og død av humane celler. overdreven, ukontrollert celledeling som resulterer i utseende av en lungesvulst hos den berørte personen.
Men hva forårsaker disse genetiske avvikene?
Faktoren som er mest assosiert med lungekreft er sigarettrøyking - denne foreningen er definitivt korrekt da 85-90% av alle tilfeller av lungekreft er forbundet med langvarig røyking.
Jo lenger en person røyker i en lengre periode og jo flere sigaretter en dag de røyker, jo større øker risikoen for kreft.
Lungekreft utvikler seg imidlertid ikke bare hos røykere - det hender at sykdommen dukker opp hos en person som aldri har berørt en sigarett i livet. I motsetning til hva som ser ut, er dette ikke en sjelden situasjon, da 10 til 15% av alle tilfeller av lungesvulst er blant ikke-røykere.
Diagnosen kreft i dette tilfellet er vanligvis overraskende, men sannheten er at lungekreftfaktorer ikke bare inkluderer røyking, men også:
- eksponering for sigarettrøyk (dvs. passiv røyking)
- eksponering for forskjellige giftige stoffer, som radon, asbest eller andre luftforurensende stoffer
- ioniserende stråling
- luftveisforhold (som kronisk obstruktiv lungesykdom eller lungefibrose)
- genetisk belastning (personer med familiehistorie av lungekreft har økt risiko for å utvikle lungekreft)
Kjønn er også relatert til risikoen for lungekreft - menn har en slik risiko opptil tre ganger høyere enn kvinner.
I følge National Cancer Registry dør kvinner i Polen oftere av lungekreft enn av brystkreft, selv om sistnevnte blir diagnostisert mer enn dobbelt så ofte.
Lungekreft: symptomer
Lungekreft kan absolutt betraktes som en ganske listig sykdom - det er faktisk flere grunner til det.
Først og fremst, i lang tid, kan denne sykdommen bare gi symptomer som antyder en helt annen enhet - for eksempel noen luftveisinfeksjoner - som er en ekstremt ugunstig situasjon, fordi det kan forsinke riktig diagnose av pasienten.
Symptomene som kan oppstå i løpet av lungekreft inkluderer:
- hoste (det har en annen natur, men alltid en langvarig hoste som ikke reagerer på behandling, men også hoste av ukjent årsak, bør være en indikasjon for å utelukke eksistensen av lungekreft hos pasienten; bør først og fremst endre karakter)
- heshet
- dyspné
- smerter i brystet
- hemoptyse (et symptom som alltid krever konsultasjon av lege)
I løpet av lungekreft, spesielt avansert lungekreft, kan det også oppstå generelle symptomer, som utilsiktet vekttap, betydelig svakhet, forverring av treningstoleranse og tap av appetitt.
Lungekreft manifesterer seg noen ganger veldig atypisk - vi snakker om den såkalte paraneoplastiske syndromer, som kan skyldes sekresjon av forskjellige hormoner, cytokiner fra lungesvulsten eller det faktum at endringen fører til en autoimmun reaksjon i kroppen.
Eksempler på problemer fra gruppen av paraneoplastiske syndromer som kan skyldes lungekreft inkluderer følgende:
- hyperkalsemi
- Lambert-Eaton myasthenic syndrom
- syndrom av uhensiktsmessig antidiuretisk hormon hypersekresjon (SIADH)
- ektopisk produksjon av kortikotropin (ACTH - dette hormonet skilles normalt ut av hypofysen)
Noen ganger kan en lungesvulst i sin tur føre til Horners syndrom, med symptomer som hengende øyelokk, innsnevring av pupillen og kollaps av øyeeplet i øyekontakten.
Dette problemet oppstår hos mennesker som utvikler den såkalte Pancoast-svulst, dvs. en lesjon lokalisert i de apikale delene av lungene (Horners syndrom utvikler seg hos de pasientene hvis lungekreft skader nervefibrene i det sympatiske nervesystemet).
Lungekreft: typer
Det er flere forskjellige typer lungekreft i gruppen. Den grunnleggende inndelingen er preget av:
- ikke-småcellet lungekarsinom (NSCLC)
- småcellet lungekarsinom (SCLC)
Ikke-småcellet lungesvulster er det vanligste - de er ansvarlige for opptil 85% av alle tilfeller av lungekreft. Denne gruppen viser endringer som:
- adenokarsinom: lesjonen, vanligvis lokalisert i de perifere delene av lungen, er mindre relatert til røyking enn andre typer lungekreft; enda et karakteristisk trekk ved lungeadenokarsinom er at det er ganske vanlig hos kvinner
- plateepitelkarsinom: en svulst som er unikt assosiert med eksponering for sigarettrøyk, som vanligvis utvikler seg i de sentrale delene av luftveiene, for eksempel i store bronkier
- storcellet karsinom: en ganske sjelden type lungekreft med veldig forskjellige steder
Småcellet lungekarsinom er mye sjeldnere enn svulstene som tilhører NSCLC. Som plateepitelkreft, er det hovedsakelig forårsaket av røyking.
Den primære lesjonen vises vanligvis rundt lungehulen, men svulsten kan spre seg og metastasere ganske raskt - småcellet lungekreft regnes som en av de mest aggressive lungesvulstene.
Bortsett fra dem, nevnes andre typer lungekreft, men sjeldnere, for eksempel:
- sarkomkarcinom
- svulster av mesenkymal opprinnelse
- karcinoid
Lungekreft: diagnose
Forekomsten av symptomer som kan være forbundet med lungekreft - spesielt hos en person som, for eksempel på grunn av røyking, er mer sannsynlig å utvikle denne sykdommen - krever alltid diagnostikk, takket være hvilken sykdommen er bekreftet eller ekskludert.
Imaging tester utføres først: en røntgen av brystet bestilles vanligvis i utgangspunktet.
Imidlertid er en mye mer detaljert undersøkelse - spesielt bestilt når det oppdages abnormiteter i røntgen - beregnet tomografi på brystet.
Ovennevnte tester tillater å angi eksistensen av endringer hos pasienten som tilsvarer en lungesvulst, men de spesifiserer ikke nøyaktig hva slags forandring som har skjedd hos ham. For å finne ut av det kan andre tester bestilles - det kan være sputumcytologi, men også bronkofiberoskopi (hvor det er mulig å samle materiale til histopatologisk undersøkelse).
Patomorfologisk forskning i diagnosen lungekreft
På grunn av det faktum at lungekreft ofte blir diagnostisert relativt sent etter starten, har mange pasienter dessverre allerede metastatisk kreft på tidspunktet for diagnosen.
Ondartede endringer i lungene kan spre seg til mange forskjellige organer i kroppen, inkludert lymfeknuter og hjerne, lever og bein.
For å finne ut om lungekreft har ført til metastaser hos pasienten, kan det bestilles andre bildebehandlingstester enn de som er nevnt ovenfor, som PET eller magnetisk resonans.
Lungekreft: behandling
Tre hovedmetoder brukes til å behandle lungekreft:
- kirurgiske inngrep
- cellegift
- strålebehandling
Hvilke av dem som først blir introdusert for pasienten, avhenger av typen lungesvulst hos ham - det er derfor det er så viktig å foreta en grundig diagnose.
Når det gjelder ikke-småcellet karsinomer, er kirurgisk behandling grunnlaget for ledelsen, mens cellegift er det viktigste hos pasienter med småcellet kreft.
Det skal her understrekes at informasjonen ovenfor om lungekreftbehandling faktisk er en forenkling.
Faktisk er behandlingsplanen utviklet veldig individuelt og bare etter en grundig analyse av sykdomsutviklingen hos pasienten.
For eksempel, hos en pasient med ikke-småcellet lungekreft, utføres det ikke alltid kirurgi - det er kanskje ikke mulig, for eksempel når endringen infiltrerer viktige, tilstøtende strukturer (f.eks. Store blodkar) eller når pasienten har mange fjerne metastaser ved diagnosen og så kan for eksempel strålebehandling vise seg å være den mest fordelaktige terapeutiske metoden.
I tillegg til de som er nevnt, blir behandlingen av lungekreft i økende grad utført ved hjelp av andre metoder.
Vi snakker her for eksempel om molekylær målrettet behandling - den kan blant annet brukes hos pasienter med ikke-småcellet lungekreft som har en mutasjon i EGFR-genet (i en slik situasjon kan pasienter administreres, for eksempel erlotinib eller afatinib). I økende grad blir det også gjort forsøk på å bruke immunterapi (dvs. bruk av passende monoklonale antistoffer hos pasienter).
Lungekreft: prognose
Når det gjelder lungekreft, er prognosen vanskelig å anse som gunstig - den kan bare forbedres ved tidlig diagnose av sykdommen og tidligst mulig initiering av behandlingen, og det er derfor det blir så vektlagt at du bør besøke lege når symptomer som tyder på lungekreft. .
Overlevelsesraten for lungekreftpasienter avhenger først og fremst av typen lungekreft de har utviklet.
Pasienter med ikke-småcellet karsinom har vanligvis en bedre prognose - men det er vanskelig å bli betraktet som optimistisk, fordi bare 1 av 10 av alle pasienter overlever 5 år etter diagnose.
Pasienter som lider av småcellet lungekreft har enda dårligere prognoser - selv med implementering av passende behandling registreres 3-års overlevelse hos 20% av pasientene.
Lungekreft: forebygging
Behandling av lungekreft er veldig vanskelig, og det er dessverre ikke alltid mulig å kurere pasienten til tross for legens innsats. Av denne grunn ser det ut til at profylakse er den viktigste, men hvordan kan man forebygge lungekreft?
Vel, først og fremst ved å begrense eksponeringen for risikofaktorer for dens forekomst.
Noen av dem er definitivt vanskelige å unngå - vi snakker om forurensning av luften vi puster inn - men andre kan vi unngå.
Av største betydning for forebygging av lungekreft er å unngå tobakkrøyk, både i form av aktiv og passiv røyking.
Langsiktige røykere nekter ofte muligheten for å slutte med avhengigheten, og forklarer at siden de har røkt sigaretter i mange år, vil røykeslutt ikke påvirke risikoen for lungekreft i det hele tatt.
Imidlertid er det definitivt ikke sant - fortsettelsen av avhengigheten øker risikoen for lungekreft, og hvis en person, selv etter mange år, slutter å røyke, slutter muligheten for denne kreften i det minste å øke.
En milepæl i behandlingen av pasienter med avansert lungekreft. Det nye stoffet er mye mer effektivt enn cellegift
Kilde: biznes.newseria.p
Kilder:
- Interna Szczeklika 2018/2019, red. P. Gajewski, publ. Praktisk medisin
- Data fra National Cancer Registry, online tilgang: http://onkologia.org.pl/nowotwory-zlosliwa-oplucnej-pluca-c33-34/
- Sher T. et al., "Small cell lung cancer", Medycyna po Diplie vol. 19, nr. 1, januar 2010
- Dylewska M.et al., "Lung cancer in Poland - the social and medical perspective '2016", Warszawa, november 2016, online tilgang: https://www.pexps.pl/files/upload/files/Rak-pluca-w- Polen.pdf
- Kozielski J., "Lung cancer - standards of diagnostic procedures", Medycyna po Diplie 2011; (20): 3 (180): 103-106