Se brosjyren for Cilest (Ethinylestradiolum, Norgestimatum). Kontroller preparatets sammensetning, bruk, dosering og beskrivelse. SAMMENSETNING, BESKRIVELSE AV HANDLING, INDIKASJONER, KONTRAINDIKASJONER, ANBEFALTE FORHOLDSREGLER, INTERAKSJON MED ANDRE LEGEMIDLER, DOSERING OG ADMINISTRASJONSMETODE, BIVIRKNINGER.
Sileste BILDLEGG
produsent: Janssen-Cilag International N.V.
piller
Virkestoffer: Etinyløstradiol, Norgestimat
ATC-kode: G 03 A A 11
Synonymer:
Ethinylestradiol Aethinyloestradiolum; Etinyløstradiol; Éthinylestradiol; Ethinylestradiolum; Etinyløstradiol; Etinilestradiol; Etinilestradiolis; Etinilöstradiol; Etinilösztradiol; Etinyløstradiol; Etinyyliestradioli; Ethinylestradiol Norgestimate Dexnorgestrel Acetime; Norgestimaatti; Norgestimate; Norgestimato; Norgestimatum
Indikasjoner: prevensjon
ADVARSEL! Pasientinformasjonsvedlegget følger med medisinpakningen. Den inneholder informasjon til pasienten om riktig bruk av stoffet.
Cilest®
piller
Sammensetning
Én tablett inneholder:
0,250 mg Norgestimatum
0,035 mg Ethinyloestradiolum
Hjelpestoffer:
Vannfri laktose, modifisert stivelse, magnesiumstearat, indigokarmin aluminiumsjø.
En beskrivelse av handlingen
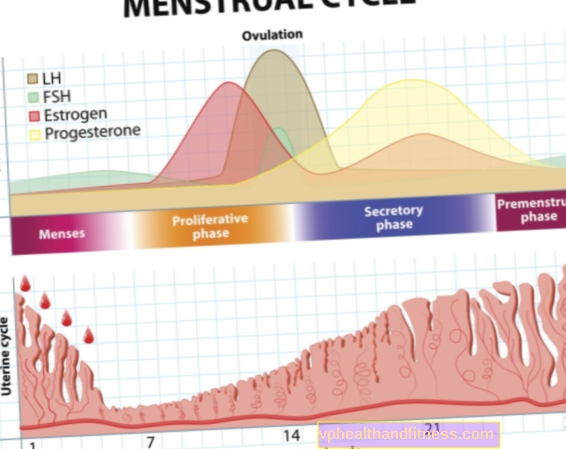
Cilest® hemmer utskillelsen av gonadotropiner som et resultat av østrogen og progestasjonell effekt av etinyløstradiol og norgestimat. Den primære virkningsmekanismen er hemming av eggløsning. Endringen i egenskapene til cervical mucus og endometrium kan også bidra til prevensjonseffekten.
Andre aktiviteter som ikke er relatert til graviditetsforebygging.
Effekter på menstruasjon: øke menstruasjonssyklusen, redusere blodtap og redusere forekomsten av jernmangelanemi, redusere forekomsten av dysmenoré.
Effekter relatert til eggløsningshemming: reduksjon i forekomsten av funksjonelle ovariecyster, reduksjon i forekomsten av ektopisk graviditet.
Andre tiltak: reduksjon av forekomsten av fibroadenomer, mastopati, reduksjon av forekomsten av akutte bekkenbetennelsessykdommer, reduksjon av forekomsten av endometriecancer, reduksjon av forekomsten av eggstokkreft.
Indikasjoner
Oral prevensjon.
Kontraindikasjoner
- Tromboflebitt eller andre tromboemboliske lidelser
- Tidligere dyp venetromboflebitt eller andre tromboemboliske lidelser
- Forstyrrelser i hjerne sirkulasjon eller kranspulsår
- Migrene med en fokal aura
- Kjent eller mistenkt brystkreft
- Komplisert hjertekarsykdom
- Alvorlig hypertensjon (konstant systolisk blodtrykk lik eller større enn 160 mm Hg og diastolisk blodtrykk lik eller større enn 100 mm Hg)
- Diabetes mellitus med vaskulære komplikasjoner
- Endometriecancer eller annen kjent eller mistenkt østrogenavhengig svulst
- Udiagnostisert unormal vaginal blødning
- Gulsott på grunn av kolestase (kolestatisk) under graviditet eller gulsott med en historie med oral prevensjonsbruk
- Akutt eller kronisk levercellesykdom med nedsatt leverfunksjon
- Adenom eller leverkreft
- Graviditet eller formodning om graviditet
- Historie med gravid herpes (diagnose bekreftet av hudbiopsi)
- Overfølsomhet overfor noen komponenter i preparatet
Spesielle advarsler og anbefalte forholdsregler
Når du bestemmer risiko / nytte-forholdet ved bruk av p-piller, bør det kontrolleres om det er noen av tilstandene listet opp nedenfor som kan øke risikoen for komplikasjoner forbundet med bruk av p-piller:
Forstyrrelser som kan øke risikoen for å utvikle venøse tromboemboliske komplikasjoner, for eksempel langvarig immobilisering eller større operasjoner
- Risikofaktorer for arteriell sykdom, for eksempel røyking, forhøyede serumlipider (hyperlipidemi), høyt blodtrykk eller fedme
- Hypertensjon (konstant systolisk blodtrykk mellom 140 og 159 mm Hg, og diastolisk blodtrykk mellom 90 og 99 mm Hg)
- Diabetes
- Alvorlig depresjon eller en historie med alvorlig depresjon
- Røyketobakk
Generell
Orale prevensjonsmidler beskytter IKKE mot human immunsviktvirus (HIV) infeksjon eller andre seksuelt overførbare sykdommer.
En fullstendig historie og fysisk undersøkelse bør utføres før du foreskriver et p-piller. Medisinske undersøkelser bør gjentas med jevne mellomrom, i samsvar med gjeldende regler.
Det anbefales å sjekke medisinene som tas av kvinnen som presenterer for resept på p-piller. Dette gjelder også urtepreparater (spesielt johannesurt Hypericum perforatum). Se pasientinformasjonsbrosjyrene om medisiner som tas sammen med p-piller (se Interaksjon med andre medisiner).
I tilfelle utiagnostisert, vedvarende eller tilbakevendende vaginal blødning, bør det utføres passende tester for å utelukke tilstedeværelsen av en ondartet svulst.
P-piller kan brukes ikke tidligere enn tre måneder etter at leverfunksjonsparametrene har blitt normale etter hepatitt. Ved alvorlig hepatitt må denne perioden ikke være mindre enn seks måneder.
Tromboemboliske lidelser og andre vaskulære lidelser
Det er bevis på økt risiko for tromboemboliske lidelser og trombotiske lidelser forbundet med bruk av p-piller. Den relative risikoen hos kvinner som tar p-piller er høyere sammenlignet med den relative risikoen hos kvinner som ikke tar p-piller henholdsvis: 3 ganger forekomsten av overfladisk venetrombose for første gang, 4 til 11 ganger forekomsten av dyp venetrombose eller lungeemboli og 1,5 til 6 ganger hos kvinner med faktorer som disponerer for utvikling av venøs tromboembolisme. Risikoen for tromboembolisme forbundet med bruk av p-piller er ikke avhengig av bruksvarigheten og forsvinner etter endt inntak.
Det har vært en 2-4 ganger økning i den relative risikoen for tromboemboliske komplikasjoner etter kirurgi hos kvinner som bruker p-piller. Den relative risikoen for å utvikle venøs trombose er dobbelt så høy hos kvinner med predisponerende faktorer for deres utvikling sammenlignet med kvinner uten slike faktorer.
Når det er mulig, i tilfelle valgfri kirurgi med risiko for tromboembolisme, bør bruk av p-piller avbrytes i minst fire uker før og to uker etter operasjonen, og i en lengre periode med postoperativ immobilitet. I perioden umiddelbart etter fødselen er det dessuten en økt risiko for å utvikle tromboemboliske lidelser. Derfor bør p-piller tas hos kvinner som ikke planlegger å amme tidligst 3 uker etter fødselsdagen. Etter abort ved eller etter 20 ukers svangerskap kan p-piller brukes 21 dager etter abort eller på den første dagen av den første spontane menstruasjonsblødningen, avhengig av hva som kommer først.
Den relative risikoen for å utvikle en arteriell trombose (f.eks. Hjerneslag, hjerteinfarkt) er større i nærvær av disponerende faktorer som røyking, høyt blodtrykk, forhøyede serumlipider (hyperlipidemi), fedme, diabetes, preeklampsi og eldre alder . Disse alvorlige vaskulære komplikasjonene har oppstått ved bruk av p-piller som inneholder 50 mikrogram eller mer østrogen. Risikoen for vaskulære lidelser kan være lavere ved lavere doser av orale prevensjonsmidler som inneholder østrogener og gestagener.
Risikoen for alvorlige bivirkninger fra kardiovaskulærsystemet øker med alderen og ved kraftig røyking. Risikoen er betydelig hos kvinner over 35 år som røyker. Kvinner som bruker p-piller, bør rådes til å slutte å røyke.
Økt blodtrykk er rapportert hos kvinner som tar p-piller. Økningen i blodtrykk er mer vanlig hos eldre kvinner og hos brukere av langvarig prevensjon. Mange kvinner fikk blodtrykket sitt tilbake til det normale etter at de hadde avbrutt p-piller. Det var ingen forskjell i forekomsten av hypertensjon mellom gruppen kvinner som noen gang hadde brukt p-piller tidligere og gruppen kvinner som aldri hadde brukt p-piller.
Hos kvinner med arteriell hypertensjon (systolisk blodtrykk 140 til 159 mm Hg / diastolisk blodtrykk 90 til 99 mm Hg), senk til normale nivåer og kontroller blodtrykket før du begynner med p-piller. I tilfelle en betydelig økning i blodtrykket, bør p-piller avbrytes.
Retinal trombose er rapportert ved bruk av p-piller. Orale prevensjonsmidler bør avbrytes i tilfelle uforklarlig forbigående delvis eller fullstendig synstap, uskarpt eller dobbeltsyn, makulaødem eller retinal vaskulær endring. I slike situasjoner bør årsaken til lidelsene diagnostiseres umiddelbart og passende behandling igangsettes.
Leversvulster
Forekomsten av godartede og ondartede levertumorer (leveradenomer og hepatocellulære karsinomer) er lav. Risikoen for disse svulstene kan øke med varigheten og lengden på bruk av p-piller. Brudd på leveradenomer kan være dødelig på grunn av blødning i magen.
Kreft i reproduktive organer og bryst
Kvinner som for tiden tar p-piller eller har tatt dem de siste 10 årene, har en litt høyere risiko for å få diagnosen brystkreft, men når de blir diagnostisert, er den vanligvis begrenset til brystkjertelen. Alderen som en kvinne slutter å ta p-piller er en viktig risikofaktor for å utvikle brystkreft. Jo senere alder ved seponering av OC, jo større er sannsynligheten for en diagnose av brystkreft. Varigheten av oral prevensjonsbruk var av mindre betydning i denne forbindelse.
En kvinne bør vurdere muligheten for å øke risikoen for å utvikle brystkreft mot fordelene ved å bruke p-piller.
Effekt på stoffskiftet
Orale prevensjonsmidler kan føre til nedsatt glukosetoleranse. Denne effekten er direkte relatert til dosen østrogen. De steroide kvinnelige kjønnshormonene som produseres og skilles ut av corpus luteum i eggstokken i lutealfasen (gestagener) kan øke insulinsekresjonen og forårsake vevsmotstand mot insulin, hvor alvorlighetsgraden avhenger av typen gestagen som brukes. Hos friske (ikke-diabetiske) kvinner har p-piller ingen effekt på fastende serumglukose. På grunn av effekten av p-piller, bør kvinner med prediabetes eller diabetes som tar p-piller følges nøye.
Et vedvarende høyt nivå av serumtriglyserider (hypertriglyseridemi) forekommer hos en liten prosentandel av kvinnene som bruker p-piller.
Hodepine
For første gang eller forverring av migrene, eller hvis det oppstår en uvanlig, tilbakevendende, vedvarende eller alvorlig hodepine, bør bruk av p-piller avbrytes og årsaken til hodepine bør undersøkes.
Uregelmessig blødning
Gjennombruddsblødning, flekker og / eller fravær av blødning kan forekomme hos kvinner som tar p-piller, spesielt i løpet av de første tre månedene av bruken. Finn ut om det er en annen årsak til disse lidelsene, og utfør om nødvendig ytterligere tester for å utelukke kreft eller graviditet.
Noen kvinner kan oppleve amenoré eller sjelden menstruasjon etter at de har stoppet oral prevensjonsbruk, spesielt hvis lidelsen oppstod før starten på oral prevensjonsbruk.
Flekkete misfarging av huden, hovedsakelig i ansiktet (chloasma)
I sjeldne tilfeller kan chloasma forekomme hos kvinner som tar p-piller, spesielt hos kvinner som har hatt chloasma gravidarum. Kvinner med tendens til chloasma bør unngå eksponering for sol eller ultrafiolett stråling mens de tar preparatet. Chloasma forsvinner ofte ikke helt etter at preparatet er avsluttet.
Bruk under graviditet og amming
Cilest® skal ikke brukes under graviditet.
Innflytelse på evnen til å kjøre motorvogner, maskindrift og psykofysisk effektivitet
Preparatet Cilest® har ingen innflytelse på evnen til å kjøre bil og betjene bevegelige mekanismer.
Interaksjon med andre legemidler (interaksjoner).
Ulike medisiner og urtepreparater, inkludert johannesurt, kan påvirke metabolismen av p-piller. Effektiviteten av preparatet reduseres betydelig av faktorer som øker metabolismen og utskillelsen av aktive stoffer. Disse inkluderer faktorer som stimulerer østrogenmetaboliserende enzymer, og faktorer som påvirker den enterohepatiske sirkulasjonen av østrogener. Den reduserte effekten av østrogenkomponenten i p-piller kan føre til flekker, gjennombruddsblødning eller svikt i prevensjonsmidler. Det er mulig at stimulering av de samme isoenzymer også kan føre til en reduksjon i blodkonsentrasjonen av gestagen-komponenten i Cilest®. Legemidler og urtepreparater som er kjent for å ha en stimulerende effekt på enzymene som er ansvarlige for nedbrytningen av steroidhormoner i p-piller (f.eks. Johannesurt, barbiturater, fenytoinnatrium og spesielt rifampicin) er av klinisk betydning. Enkelte proteasehemmere og visse antiretrovirale midler øker (f.eks. Indinavir) eller reduserer (f.eks. Ritonavir) blodnivået til de aktive stoffene i kombinerte hormonelle prevensjonsmidler.
En annen type interaksjon er forstyrrelse av den enterohepatiske sirkulasjonen av østrogener, noe som kan føre til en akselerert utskillelse av aktive stoffer og en reduksjon i effektiviteten av p-piller. En slik interaksjon observeres for eksempel når et medikament (f.eks. Kolestyramin) kombineres med galle østrogenkonjugater eller når nedbrytningen av konjugatene av tarmbakterier er svekket (f.eks. Etter bruk av visse antibiotika - ampicillin eller tetracyklin).
Det ble funnet en reduksjon i prevensjonseffektiviteten ved samtidig bruk av Cilest®, rifampicin og johannesurtpreparater. Interaksjoner med topiramat, barbiturater, fenylbutazon, fenytoinnatrium, karbamazepin er rapportert. Interaksjoner med griseofulvin, ampicillin, (troglitazon) og tetracykliner er mulig.
Påvirkning av Cilest® på resultatene av laboratorietester
Orale prevensjonsmidler kan forstyrre noen tester av endokrine og leverfunksjonstester og blodprøver:
- Økning i konsentrasjonen av protrombin og faktor II, VII, VIII, IX, X, XII og XIII; reduksjon i konsentrasjonen av antitrombin 3; forbedring av noradrenalinindusert blodplateaggregering.
- Økning i skjoldbruskhormonbindende globulin (TBG), som fører til en økning i totale skjoldbruskhormonnivåer i blodet, målt som proteinbundet jod (PBI), tyroksin målt ved kolonnekromatografi eller ved radioimmunanalyse. Reduksjon i harpiksopptak av fritt triiodotyronin tilsvarende en økning i TBG. Konsentrasjonen av fritt tyroksin forblir uendret.
- Det kan være en økning i konsentrasjonen av andre serumbindende proteiner.
- Økning i kjønnshormonbindende globulin, noe som fører til en økning i totale kjønnshormonnivåer i blodet. Ikke desto mindre reduseres konsentrasjonen av frie, dvs. biologisk aktive, hormoner enten eller forblir uendret.
- En økning i høyt tetthet lipoprotein (HDL) kolesterol og total kolesterol kan forekomme. Det kan være en økning eller en reduksjon i LDL-kolesterol med lav tetthet (LDL) med en reduksjon i LDL-C / HDL-C-forhold og uendrede triglyserider. De listede effektene avhenger av dosene østrogen og gestagen og typen gestagen.
- En forverring av glukosetoleransen kan oppstå.
- Under bruk av p-piller kan det oppstå en reduksjon i nivået av folsyre i serum. Dette kan være av klinisk betydning hvis en kvinne blir gravid kort tid etter at p-piller er avsluttet.
Dosering og administrasjonsmåte
Effekt av orale prevensjonspreparater
Når det brukes nøyaktig som anvist uten å glemme noen tabletter, er sannsynligheten for å bli gravid mindre enn 1% (dvs. mindre enn 1 av 100 kvinner som bruker stoffet i ett år). Gjennomsnittlig feilprosent er 5% i løpet av det første bruksåret. Sannsynligheten for å bli gravid øker med hver glemt tablett i den aktuelle syklusen.
Brukes hos voksne
For å oppnå maksimal prevensjonseffektivitet, bør Cilest®-tabletter tas nøyaktig som foreskrevet og i riktig rekkefølge, hver dag på samme tid, f.eks. Ved sengetid. Ta tablettene hver dag uten pause som følger: Ta en tablett en gang daglig med vann, på samme tid på dagen i 21 dager. Etter å ha tatt den siste tabletten, skal ingen tabletter tas i 7 dager. Hvis du ikke tar medisinen, kan du vanligvis forvente blødning 2 til 4 dager etter at du har tatt den siste tabletten. På slutten av denne 7-dagersperioden bør en ny syklus med å ta Cilest®-tabletter startes, selv om blødningen ikke har startet eller ikke er ferdig.
I den første syklusen av bruk, bør doseringen starte den første dagen med menstruasjonsblødning (som beskrevet ovenfor). Legemidlet bør tas med vann på samme tid på dagen i 21 dager. Når det tas som anbefalt, har Cilest® en prevensjonseffekt fra den første dagen du tar, og i løpet av 7 dager uten å ta tabletter (mellom påfølgende preparater).
Barn
Sikkerhet ved bruk og effekt av Cilest® er etablert hos kvinner i fertil alder. Legemidlet skal ikke brukes til jenter før menstruasjonen begynner.
Eldre mennesker
Det anbefales ikke for bruk av kvinner i postmenopausal perioden.
Starter bruk av Cilest® hos kvinner som tidligere har tatt et annet oralt kombinert (østrogen-gestagen) prevensjonsmiddel.
Når du bytter fra en annen kombinert p-pille, bør bruk av Cilest® startes innen 1 til 7 dager etter at du har tatt den siste tabletten av prevensjonspreparatet som ble brukt i forrige syklus. Intervallet mellom å ta den siste tabletten til det tidligere brukte preparatet og ta den første tabletten med Cilest®, bør ikke være lenger enn 7 dager. Hvis det er en pause på mer enn 7 dager mellom å ta den siste p-pillen i forrige syklus og den første tabletten av Cilest®, er det nødvendig å bruke en effektiv, ekstra, ikke-hormonell prevensjonsmetode. Den skal brukes i en uke, dvs. til du har tatt syv tabletter Cilest®.
Starter bruk av Cilest® hos kvinner som tidligere har tatt et annet p-piller (kun progestin).
Når du bytter fra bruk av prevensjonsmiddel bare for gestagen, bør Cilest® startes den første dagen etter at du har tatt den siste tabletten til det tidligere brukte preparatet. En ytterligere ikke-hormonell prevensjonsmetode bør brukes de første 7 dagene.
Bruk av Cilest® etter fødsel
Kvinner som har bestemt seg for ikke å amme, kan begynne å bruke et prevensjonsmiddel, inkludert Cilest®, tidligst 3 uker etter fødselen (se Tromboemboliske og andre karsykdommer og graviditet og amming). Hvis du bestemmer deg for å begynne å bruke Cilest® senere enn 21 dager etter fødselen, kan legen din avgjøre om det er nødvendig å bruke en ekstra ikke-hormonell prevensjonsmetode sammen med Cilest® de første 7 dagene, eller om du bør vente med Cilest®-administrering til begynnelsen av første menstruasjonsblødning.
Bruk etter spontanabort
Etter en abort før 20 ukers svangerskap, kan p-piller startes umiddelbart. Det er ikke nødvendig å bruke en ekstra prevensjonsmetode.
Etter abort i den 20. uken av svangerskapet eller senere, kan hormonelle prevensjonsmidler startes den 21. dagen etter abort eller den første dagen av den første spontane menstruasjonsblødningen, avhengig av hva som kommer først. En ikke-hormonell prevensjonsmetode bør brukes samtidig i løpet av de første 7 dagene av den første syklusen. I unntakstilfeller, når det er indikasjoner på å starte en effektiv prevensjonsmetode umiddelbart etter spontanabort, bør Cilest® startes innen den første uken etter spontanabort. Man bør ta hensyn til den økte risikoen for tromboemboliske lidelser i perioden umiddelbart etter spontanabort.
Fremgangsmåte hvis du ikke tar tabletter i tide
Hvis du glemmer å ta en tablett i tide (ikke mer enn 24 timer mellom å ta hver tablett), ta den glemte tabletten så snart du husker det. Ta neste nettbrett til planlagt tid. Dette betyr at to tabletter kan tas på en dag.
Hvis du glemmer to tabletter i løpet av den første eller andre uken av syklusen, bør du ta to tabletter den dagen påminnelsen huskes, og to tabletter skal tas dagen etter. Ta deretter en tablett om dagen som anbefalt til alle tabletter i pakken har blitt brukt. I tillegg bør en ytterligere, effektiv, ikke-hormonell prevensjonsmetode brukes hver dag til den syvende tabletten tas fortløpende.
Hvis du savnet to tabletter i den tredje uken etter bruk av preparatet, ikke ta flere tabletter fra denne pakningen, kast dem og begynn å ta tablettene fra neste pakning samme dag. I tillegg bør en ytterligere, effektiv, ikke-hormonell prevensjonsmetode brukes hver dag til den syvende tabletten tas fortløpende.
Hvis du ikke har tatt tre tabletter i løpet av de første tre ukene etter bruk av preparatet, må du ikke ta flere tabletter fra denne pakningen, kaste dem og begynne å ta tablettene fra neste pakning samme dag. I tillegg bør en ytterligere, effektiv ikke-hormonell prevensjonsmetode brukes hver dag til den syvende tabletten tas fortløpende.
Gjennombrudd blødning eller flekker
Prevensjon bør fortsette i tilfelle gjennombruddsblødning eller flekker. Gjennombruddsblødning er mer sannsynlig med lav-østrogenhemmende produkter (eggløsning). Denne typen blødninger stopper ofte etter flere sykluser. I tilfelle vedvarende intermenstruell blødning, kontakt en gynekolog.
I tilfelle det ikke er noen blødninger (kalt tilbaketrekningsblødning) i løpet av den tablettfrie perioden, bør p-piller fortsettes. Hvis det p-piller har blitt tatt riktig, indikerer ikke fravær av blødning i den tablettfrie perioden nødvendigvis graviditet. Likevel må graviditet utelukkes.
Råd i tilfelle oppkast
Hvis oppkast forekommer innen 3 timer etter inntak av tabletten, eller hvis alvorlig diaré vedvarer i mer enn 24 timer, kan prevensjonseffekten av preparatet reduseres. Hvis oppkast eller diaré stopper raskt, vil effektiv prevensjon opprettholdes så lenge en annen tablett med Cilest® tas samme dag. I tilfelle oppkast eller diaré som varer 24 timer eller mer, kan prevensjonseffekten reduseres, og en ytterligere, ikke-hormonell prevensjonsmetode bør brukes til dagen for å ta syv tabletter fortløpende (daglig).
Overdosering
Livstruende symptomer på grunn av overdose av p-piller er ikke beskrevet. Overdosering kan forårsake kvalme og oppkast, og hos jenter - vaginal blødning. Det er ingen motgift, og behandlingen bør være symptomatisk.
Bivirkninger
Følgende bivirkninger er rapportert ved bruk av p-piller (se Spesielle advarsler og forsiktighetsregler).
- Kardiovaskulært system: arteriell hypertensjon, hjerteinfarkt, sykdomsforstyrrelser, dyp venetrombose, arteriell tromboembolisme, lungeemboli og andre blokkeringer.
- Svulster: godartede levertumorer, ondartede levertumorer, livmorhalskreft, brystkreft.
- Lever og galleveier: intrahepatisk kolestase (kolestase), gallestein.
- Diverse: alvorlig hodepine, migrene, skade på synsnerven.
Andre bivirkninger
- Kardiovaskulær system: lett økning i blodtrykk, ødem.
- Fortplantningssystem: gjennombruddsblødning, flekker, amenoré, ingen tilbaketrekningsblødning, endringer i intensiteten av menstruasjonsblødning, økt størrelse på livmorfibroider, vaginal candidiasis, intensivering av livmorhalskreft og sekresjon av livmorhalskjertelen.
Bryst: ømhet, galaktoré, smerte, forstørrelse, reduksjon av melkesekresjon ved bruk umiddelbart etter fødsel.
- Fordøyelseskanalen: kvalme, oppkast, magekramper, gass, kolitt. Hud: erytem nodosum, utslett, chloasma, erythema multiforme, kvise, seborré, alopecia, hirsutisme (hirsutisme, hypertrichosis), pemfigoid (svangerskapsherpes), misfarging som kanskje ikke forsvinner etter tilbaketrekning, blødningsutbrudd.
- Lever og galleveier: gulsott på grunn av kolestase (kolestatisk), Budd-Chiari syndrom.
- Øyne: endring i krumning av hornhinnen (maserasjon), kontaktlinsens intoleranse, grå stær. Sentralnervesystemet: hodepine, humørsvingninger, depresjon, irritabilitet, chorea. Metabolske forstyrrelser: væskeretensjon, vektendringer (økning eller reduksjon), nedsatt glukosetoleranse, endringer i appetitt.
- Annet: endringer i kjønnslyst (libido), premenstruelt syndrom, midlertidig infertilitet, forbigående etter seponering av preparatet.
- Urinveiene: nedsatt nyrefunksjon, hemolytisk uremisk syndrom.
Informer legen din om forekomsten av disse eller andre bivirkninger.
Ikke bruk preparatet etter utløpsdatoen
Lagringsmetode
Oppbevares i originalpakningen.
Oppbevares opptil 25 ° C.
Oppbevares utilgjengelig for barn.
Pakker tilgjengelig
Direkte emballasje
Blister som inneholder 21 tabletter
Samleemballasje
Blemmer er pakket i pappesker.
Én kartong inneholder 1 eller 3 blisterpakninger med Cilest® tabletter.
Enhetsansvarlig
Janssen - Cilag International NV
Turnhoutseweg 30
B - 2340 Beerse
Belgia
Produsenten som batchen av legemidlet er frigitt sammen med
Janssen Pharmaceutica NV
Turnhoutseweg 30
B - 2340 Beerse
Belgia
For mer detaljert informasjon, kontakt representanten for innehaveren av markedsføringstillatelsen:
Janssen-Cilag Polska Sp. dyrehage.
ul. Iłżecka 24
02-135 Warszawa
Dato for denne pakningsvedlegget: 3. oktober 2007
ADVARSEL! Pasientinformasjonsvedlegget følger med medisinpakningen. Den inneholder informasjon til pasienten om riktig bruk av stoffet.