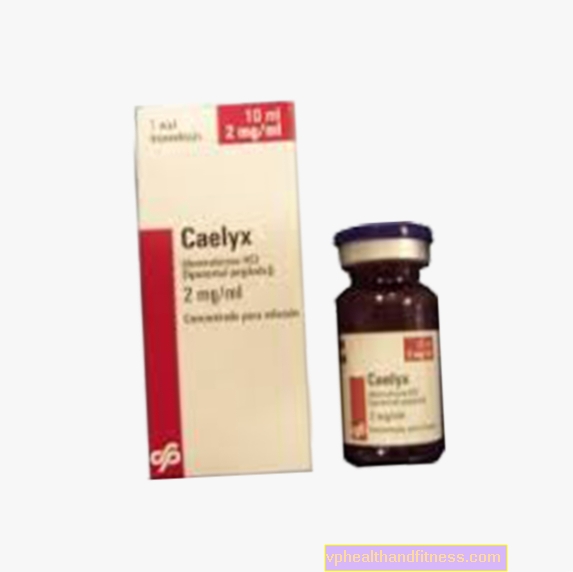
1 ml av preparatet inneholder 2 mg doksorubicinhydroklorid i pegylerte liposomer. Preparatet inneholder sukrose og fullhydrogenert soyabønnefosfatidylkolin (fra soyabønner).
| Navn | Innholdet i pakken | Virkestoffet | Pris 100% | Sist endret |
| Caelyx | 1 hetteglass, den siste skal lages løsning til inf. | Doxorubicin hydroklorid | 2019-04-05 |
Handling
Cytotoksisk antracyklinantibiotikum oppnådd fra kulturer av Streptomyces peucetius var. caesius. Legemidlet bygger seg opp mellom tilstøtende basepar i DNA-dobbeltspiralen, og forhindrer at det foldes ut nødvendig for replikasjon. Dette fører til en hemming av syntesen av DNA, RNA og proteiner. Den pegylerte liposomale formen av doksorubicinhydroklorid forlenger legemidlets oppholdstid i sirkulasjonssystemet. Farmakokinetikken til preparatet skiller seg betydelig fra standardformene av doksorubicin. Ved lavere doser (10 mg / m2 - 20 mg / m2) viser preparatet lineær farmakokinetikk; i doseområdet 10 mg / m2. - 60 mg / m2. farmakokinetikken er ikke-lineær. Preparatet, i motsetning til standardformene, som i stor grad distribueres i vevet, forblir hovedsakelig i volumet av vaskulær væske, og clearance av doxorubicin fra blodet er avhengig av den liposomale bæreren. Doxorubicin blir tilgjengelig etter at liposomer forlater karet og kommer inn i vevsrommet. Etter administrering av ekvivalente doser av preparatet og standardformene er blodkonsentrasjonen og AUC-verdiene til den pegylerte liposomformen større enn de som oppnås med standardformene av doksorubicinhydroklorid. T0,5 er 24-231 timer, med et gjennomsnitt på 73,9 timer.
Dosering
Intravenøst, ved infusjon. Administrer bare under tilsyn av en spesialisert onkolog med erfaring i bruk av cellegift. Preparatet kan ikke brukes om hverandre med andre farmasøytiske former for doksorubicinhydroklorid. Brystkreft eller eggstokkreft: 50 mg / m2 hver 4. uke så lenge sykdommen ikke utvikler seg og så lenge pasienten tåler behandling. Multipelt myelom: 30 mg / m2 på dag 4 i en 3-ukers bortezomib-behandlingssyklus som en 1-timers infusjon umiddelbart etter bortezomib-infusjonen. Bortezomib-behandlingsregimet er 1,3 mg / m2 på dag 1, 4, 8 og 11 i 3-ukers behandlingssyklus. Behandlingen skal fortsette så lenge responsen på behandlingen opprettholdes så lenge pasienten tolererer behandlingen. Dagen for den kombinerte behandlingen (syklus dag 4) kan utsettes til 48 timer hvis medisinsk indikert, men intervallet mellom påfølgende doser av bortezomib må ikke være mindre enn 72 timer. AIDS Kaposis sarkom: 20 mg / m2. hver 2. uke. Brudd kortere enn 10 dager bør unngås, da legemiddelakkumulering og økt toksisitet ikke kan utelukkes. Det anbefales at behandlingen fortsettes i 2-3 måneder. Behandlingen bør fortsette etter behov for å opprettholde en terapeutisk respons. Doseringsendring i tilfelle bivirkninger. For å håndtere bivirkninger (som palmar og såler rødhet - PPE, stomatitt eller hematologisk toksisitet), kan dosen reduseres eller administreres senere. Palmar-plantar erytrodysestesi (PPE). Første. Fire uker etter forrige dose av preparatet - 100% av dosen bør administreres hvis pasienten ikke opplevde noen tidligere 3. eller 4. hudtoksisitet, og hvis det skjedde - vent en uke til. Første. toksisitet i den femte uken etter forrige dose av preparatet - 100% av dosen bør administreres hvis pasienten ikke opplevde noen tidligere 3. eller 4. hudtoksisitet, og hvis den skjedde - vent en uke den 1.. toksisitet i den sjette uken etter forrige dose av preparatet - reduser dosen med 25%; tilbake til 4-ukers pause. 2. Toksisitet (erytem, flaking eller hevelse som forstyrrer, men ikke forhindrer normal fysisk aktivitet; små blemmer eller sår med diameter på stomatitt. 1. toksisitet (smertefri sårdannelse, erytem eller lett smerte) i 4. uke etter forrige dose av preparatet - administrere 100% av dosen, hvis pasienten ikke hadde en tidligere 3. eller 4. stomatitt, og hvis pasienten ikke utviklet den - vent i ytterligere en uke med toksisitet i 5. uke etter forrige dose av preparatet - 100% av dosen bør administreres, hvis pasienten ikke forrige stomatitt skjedde i 3. eller 4. uke, og hvis det skjedde - vent en uke til i 1. uke med toksisitet i sjette uke etter forrige dose av preparatet - reduser dosen med 25%; gå tilbake til 4-ukers pause eller, basert på legens vurdering, stopp administrasjonen 2. toksisitet (smertefull erytem, hevelse eller sårdannelse, men med mulighet for å spise) i 4. uke etter forrige dose av preparatet - vent en uke til z. 2. toksisitet i 5. uke etter forrige dose av preparatet - vent ytterligere 2 uke. toksisitet i den sjette uken etter forrige dose av preparatet - reduser dosen med 25%; gå tilbake til 4-ukers pause eller stopp doseringen basert på legen din. 3. Toksisitet (smertefull erytem, hevelse eller sårdannelse uten mulighet for å spise) i 4. uke etter forrige dose av preparatet - vent en uke til. toksisitet i 5. uke etter forrige dose av preparatet - vent en uke til. toksisitet i den sjette uken etter forrige dose av preparatet - avbryt administreringen. 4. toksisitet (nødvendig parenteral eller enteral ernæring) i 4. uke etter forrige dose av preparatet - vent en uke 4 til. toksisitet i 5. uke etter den forrige dosen av preparatet - vent en uke 4 til. toksisitet i den sjette uken etter forrige dose av preparatet - avbryt administreringen. Ovennevnte dosemodifiseringsplan kan også brukes hos AIDS Kaposis sarkompasienter og pasienter med multippelt myelom som får kombinasjonsbehandling med bortezomib. Toksisk effekt på det hematopoietiske systemet (brystkreft eller eggstokkreft) - 1.: ANC (absolutt antall nøytrofiler) 1500-1900 / mm3, blodplater 75.000-150.000 / mm3 - gjenoppta behandlingen uten dosereduksjon; 2.: ANC 1000 - 3, blodplater 50000 - 3, vent til ANC ≥ 1.500 / mm3 og blodplater ≥ 75.000 / mm3, administrer det på nytt uten dosereduksjon; 3.: ANC 500 - 3, blodplater 25.000 - 3 - vent til ANC ≥ 1.500 / mm3 og blodplater ≥ 75.000 / mm3, administrer på nytt uten dosereduksjon; 4.: ANC 3, blodplater 3 - vent til ANC ≥ 1500 / mm3 og blodplater ≥ 75 000 / mm3, reduser dosen med 25% eller fortsett behandlingen med full dose ved å administrere vekstfaktoren. Toksisk effekt på det hematopoietiske systemet (pasienter med Kaposis sarkom i løpet av AIDS) - behandling med preparatet bør avbrytes midlertidig når ANC er 3 og / eller blodplateantallet er 3, samtidig, for å øke blodcelletallet når ANC er 3, i påfølgende sykluser G-CSF (eller GM-CSF) kan administreres. Doseendring for pasienter med myelomatose under kombinasjon av bortezomib. Feber ≥38 ° C og ANC 3 - ikke administrer den riktige dosen doksorubicin hvis symptomene oppstod før 4. dag i behandlingssyklusen; hvis neste dag skal reduseres med 25% etter dag 4; reduser neste bortezomib-dose med 25%. På en hvilken som helst administreringsdag etter 1. dag i hver syklus: blodplateantall 3 - ikke administrer den nødvendige dosen doxorubicin hvis symptomer oppstod før 4. dag i behandlingssyklusen; for symptomer etter dag 4, bør dosen reduseres med 25% i påfølgende sykluser hvis bortezomib-dosen reduseres på grunn av hematologisk toksisitet. ikke gi riktig dose bortezomib. Hvis 2 eller flere doser bortezomib holdes tilbake i en behandlingssyklus for påfølgende sykluser, må du redusere dosen med 25%. Utvikling av ikke-hematologisk toksisitet i grad 3 eller 4 - ikke administrer en dose doksorubicin før tilstanden forbedres til barn og ungdom i grad. Opplevelsen hos barn er begrenset. Av denne grunn anbefales det ikke til bruk hos pasienter under 18 år. Spesielle pasientgrupper. Pasienter med nedsatt leverfunksjon. Initiering av behandlingen - Hvis bilirubinnivået er mellom 1,2 - 3,0 mg / dL, bør den første dosen reduseres med 25%. Hvis bilirubin er> 3,0 mg / dL, bør den første dosen reduseres med 50%. Hvis pasienten tåler den første dosen uten å øke bilirubin eller leverenzymer, kan dosen i den andre syklusen økes til neste dose, dvs. hvis den første dosen reduseres med 25%, bør dosen økes til full dose i den andre syklusen; hvis den første dosen reduseres med 50%, bør dosen økes til 75% av den fulle verdien i den andre syklusen. Dosen kan økes til full verdi i påfølgende sykluser. Hos pasienter med levermetastaser ledsaget av en økning i bilirubin og leverenzymer, kan legemidlet brukes opptil 4 ganger den øvre normalgrensen. Ingen dosejustering er nødvendig hos eldre pasienter og hos pasienter med nedsatt nyrefunksjon; ingen farmakokinetiske data er tilgjengelige hos pasienter med CCr. administrasjonsmåte. Det må ikke administreres intramuskulært eller subkutant. Må ikke administreres som en bolus eller ufortynnet oppløsning. Det anbefales at infusjonssettet kobles via en katetersideforgrening til den intravenøse infusjonen av 5% (50 mg / ml) glukoseoppløsning for å oppnå ytterligere fortynning og minimere risikoen for trombose og ekstravasasjon. Infusjonen kan gis i en perifer vene. Ikke bruk infusjonsfiltre på linje. For doser <90 mg: fortynn preparatet i 250 ml 5% (50 mg / ml) glukoseinfusjonsvæske. For doser ≥90 mg: fortynn preparatet i 500 ml 5% (50 mg / ml) glukoseinfusjonsvæske. For brystkreft / eggstokkreft / multippel myelom, bør den første dosen gis med en hastighet på ikke mer enn 1 mg / minutt for å minimere risikoen for infusjonsreaksjoner. Hvis det ikke er noen infusjonsreaksjon, kan ytterligere infusjoner gis over en periode på 60 minutter. Pasienter som opplever en infusjonsreaksjon, skal moduleres slik: 5% av total dose skal infuseres sakte i løpet av de første 15 minuttene. Hvis infusjonen tolereres uten respons, kan administrasjonshastigheten dobles i løpet av de neste 15 minuttene. Hvis infusjonen fortsatt tolereres, kan infusjonen stoppes i løpet av ytterligere en time i en total infusjonstid på 90 minutter. I tilfelle av Kaposis sarkom i løpet av AIDS, fortynnes dosen av preparatet i 250 ml 5% (50 mg / ml) glukoseinfusjonsoppløsning og administreres som en intravenøs infusjon i løpet av 30 minutter.
Indikasjoner
Monoterapi av metastatisk brystkreft hos pasienter med økt risiko for hjertekomplikasjoner. Behandling av avansert eggstokkreft hos pasienter hvis førstegangs cellegift med platinaforbindelser har mislyktes. Behandling av pasienter med progresjon av myelomatose i kombinasjonsbehandling med bortezomib som har fått minst en tidligere behandlingslinje og som allerede har gjennomgått eller ikke er kvalifisert for benmargstransplantasjon. Behandling av AIDS-relatert Kaposis sarkom (KS) hos pasienter med lavt CD4-antall (mindre enn 200 / mm3) med betydelig involvering av slimhinner, hud eller indre organer. Preparatet kan brukes hos pasienter med AIDS-KS i førstelinje eller andre linje cellegift, når sykdomsprogresjon har blitt observert til tross for tidligere brukt kombinasjonsbehandling bestående av minst to av følgende legemidler: vincaalkaloider, bleomycin og standard farmasøytisk form av doxorubicin (eller annet antracyklin) eller ingen toleranse.
Kontraindikasjoner
Overfølsomhet overfor virkestoffet, peanøtter eller soya. Det bør ikke brukes hos pasienter med AIDS Kaposis sarkom som lokal eller systemisk behandling med alfa-interferon kan være effektiv for.
Forholdsregler
På grunn av forskjellene i de farmakokinetiske profilene og doseringsplanene, bør preparatet ikke brukes om hverandre med andre legemidler som inneholder doxorubicinhydroklorid. Hyppige rutinemessige EKG-tester anbefales når du tar stoffet. Myokardbiopsi bør vurderes hvis en reduksjon i QRS-komplekset oppstår. Rutinemessig før behandling med preparatet startes og periodisk gjentas under behandlingen, anbefales ekkokardiografisk måling av venstre ventrikkelutkastfraksjon eller multiramme-angiografi (MUGA). Vurdering av funksjon av venstre ventrikkel anses som obligatorisk før hver ekstra legemiddeladministrasjon som overstiger en kumulativ dose på 450 mg antracykliner / m2. i løpet av livet. Under behandling med antracyklin, ovennevntetester og metoder for hjerteprestasjonsevaluering skal brukes i følgende rekkefølge: EKG-registrering, måling av fraksjon av venstre ventrikkelutkast, endomyokardiell biopsi. På grunn av den kardiotoksiske effekten av legemidlet, bør det utvises spesiell forsiktighet hos pasienter med hjertesykdommer, inkludert hjertesvikt, og hos pasienter som får andre antracykliner. Den totale dosen av doxorubicin HCl må ta hensyn til enhver tidligere (eller samtidig) behandling med kardiotoksiske midler (inkludert: andre antracykliner, antrakinoner eller f.eks. 5-fluorouracil); en ytterligere risikogruppe er pasienter som tidligere har gjennomgått mediastinumbestråling eller får samtidig cyklofosfamid, hvis kardiotoksisitet også kan forekomme etter en kumulativ dose med antracykliner lavere enn 450 mg / m2. Hjertesikkerhetsprofilen til anbefalt dose for behandling av bryst- og eggstokkreft (50 mg / m2) er lik den for 20 mg / m2-dosen. hos pasienter med AIDS-relatert Kaposis sarkom. På grunn av muligheten for dysfunksjon i benmargen, bør blodtellingen utføres ofte under behandlingen (før hver dose). Vedvarende alvorlig dysfunksjon i beinmargen kan føre til superinfeksjoner og blødninger. Sekundære akutte myeloide leukemier og myelodysplasier er observert hos pasienter som får kombinasjonsbehandling med doksorubicin; enhver pasient som får doksorubicin, må være under hematologisk kontroll. På grunn av tilfeller av sekundær oral kreft både under behandlingen og opptil 6 år etter siste dose, bør pasienter overvåkes regelmessig for magesår eller ubehag i munnen. På grunn av muligheten for alvorlige og noen ganger livstruende allergiske og anafylaktoide reaksjoner kort tid etter infusjonsstart (med symptomer som: astma, rødme, elveblest, smerter i brystet, feber, høyt blodtrykk, takykardi, pruritus, svette, kortpustethet, hevelse) frysninger, ryggsmerter, tetthet i bryst og hals og / eller hypotensjon, kramper), bør den første dosen gis med en hastighet på ikke mer enn 1 mg / min. Hvert hetteglass med preparatet inneholder sukrose, og legemidlet administreres i en 5% glukoseoppløsning, som bør vurderes hos pasienter med diabetes. Dette legemidlet inneholder mindre enn 1 mmol natrium (23 mg) per dose, og er i det vesentlige 'natriumfritt'.
Uønsket aktivitet
De hyppigst observerte bivirkningene ved bryst- eller eggstokkreft er palmar-plantar erytrodysæstesi - PPE (samlede tilfeller var 44-46,1%; noen pasienter avbrøt behandlingen for alvorlig PPE), og stomatitt eller mucositis og kvalme. . Hos pasienter med AIDS-relatert Kaposis sarkom, er benmargsdysfunksjon (hovedsakelig leukopeni) observert hyppigst. Hos pasienter med myelomatose var de hyppigst rapporterte (behandlingsrelaterte) bivirkningene i kombinasjonsbehandling med bortezomib kvalme, diaré, nøytropeni, trombocytopeni, oppkast, tretthet og forstoppelse. Brystkreftpasienter (dosen av preparatet 50 mg / m2 hver 4. uke). Svært vanlig: anoreksi, kvalme, stomatitt, oppkast, PPE, alopecia, utslett, asteni, utmattelse, uspesifisert mucositis. Vanlige: faryngitt, leukopeni, anemi, nøytropeni, trombocytopeni, parestesi, magesmerter, forstoppelse, diaré, dyspepsi, magesår, tørr hud, misfarging av huden, endringer i pigmentering, erytem, utslett, svakhet, pyreksi, smerte, follikulitt , soppinfeksjoner, herpes i leppene (ikke-herpetisk opprinnelse), øvre luftveisinfeksjoner, perifer nevropati, lakrimasjon, sløret syn, ventrikulær arytmi, epistaxis, magesmerter, bulløs utbrudd, dermatitt, utslett erytematøs, neglesykdom, skjellende hud, kramper i bein, smerter i bein, muskelsmerter, brystsmerter, ødem, hevelse i bena. Mindre vanlige: søvnighet. Pasienter med eggstokkreft (dosen av preparatet 50 mg / m2 hver 4. uke). Svært vanlige: leukopeni, anemi, nøytropeni, trombocytopeni, anoreksi, forstoppelse, diaré, kvalme, stomatitt, oppkast, palmar-plantar erytrodysæstesi (hånd-fot-syndrom; PPE), alopecia, utslett, svakhet, slimhinneforstyrrelser. Vanlige: faryngitt, parestesi, søvnighet, magesmerter, dyspepsi, magesår, tørr hud, misfarging av huden, feber, smerte, infeksjon, oral candidiasis, helvetesild, urinveisinfeksjon, hypokrom anemi, allergiske reaksjoner, dehydrering, kakeksi, angst , depresjon, søvnløshet, hodepine, svimmelhet, nevropati, hypertensjon, konjunktivitt, kardiovaskulære sykdommer, vasodilatasjon, dyspné, økende hoste, magesår, øsofagitt, gastritt, dysfagi, tørr munn, flatulens, tannkjøttbetennelse, dysgeusi, vesikulært utslett, kløe, eksfoliativ dermatitt, hudforandringer, makulopapulært utslett, svette, kvise, hudsår, ryggsmerter, muskelsmerter, smertefull vannlating, vaginitt, frysninger, brystsmerter, utilpashed, perifert ødem, vekttap. Multiple myelompasienter (dose på 30 mg / m2 av preparatet i kombinasjon med bortezomib i en 3-ukers syklus). Svært vanlig: anemi, nøytropeni, trombocytopeni, anoreksi, perifer sensorisk nevropati, nevralgi, hodepine, kvalme, diaré, oppkast, forstoppelse, stomatitt, PPE, utslett, asteni, tretthet, feber. Vanlige: herpes, herpes zoster, leukopeni, nedsatt appetitt, søvnløshet, perifer nevropati, nevropati, parestesi, polyneuropati, svimmelhet, dysgeusi, dyspné, magesmerter, dyspepsi, tørr hud, smerter i ekstremiteter, vekttap, lungebetennelse, nasofaryngitt , øvre luftveisinfeksjon, oral candidiasis, febril nøytropeni, lymfopeni, dehydrering, hypokalemi, hyperkalemi, hypomagnesemi, hyponatremi, hypokalsemi, angst, sløvhet, hypestesi, synkope, dysestesi, konjunktivitt, hypotensjon, hypotensjon, arteriell hypotensjon hudrødhet, hypertensjon, flebitis, hoste, epistaxis, anstrengende dyspné, smerter i øvre mage-tarmkanalen, magesår, munntørrhet, dysfagi, aftøs stomatitt, pruritus, papulær urtikaria, allergisk dermatitt, erytem, hyperpigmentering av huden, punktlignende ekkymoser alopecia, medikamentutslett, artralgi, myalgi, muskelkramper, muskelsvakhet, muskel- og skjelettsmerter, smerter i muskler og skjelett, skrotal erytem, perifert ødem, frysninger, para-influensasymptomer, utilpashed, hypertermi, økte AST-nivåer , reduksjon i hjerteinfeksjonsfraksjon, økning i kreatinin, økning i ALT. Pasienter med Kaposis sarkom i løpet av AIDS (preparatdose 20 mg / m2 hver 2-3 uke). Svært vanlig: nøytropeni, anemi, leukopeni, kvalme. Vanlige: oral candidiasis, trombocytopeni, anoreksi, svimmelhet, retinitt, vasodilatasjon, dyspné, diaré, gastritt, oppkast, magesår, magesmerter, glossitt, forstoppelse, kvalme, oppkast, alopecia, utslett, svakhet, feber, akutte infusjonsreaksjoner, vekttap. Mindre vanlige: forvirring, sensoriske forstyrrelser, erytem i håndflater og såler (PPE). Overfølsomhetsreaksjoner, inkludert anafylaktiske reaksjoner (Pneumocystis carinii, Mycobacterium avium-infeksjoner) har også blitt observert og er ofte observert hos HIV-induserte immunsviktpasienter. Alle pasientgrupper. Infusjonsrelaterte reaksjoner: overfølsomhetsreaksjoner, anafylaktoide reaksjoner, bronkospasme, hevelse i ansiktet, hypotensjon, vasodilatasjon, urtikaria, ryggsmerter, brystsmerter, frysninger, pyreksi, hypertensjon, takykardi, dyspepsi, kvalme, svimmelhet, luftveis, faryngitt, utslett, kløe, svette, reaksjoner på injeksjonsstedet og legemiddelinteraksjoner. Svært sjelden er kramper rapportert i forbindelse med infusjonsrelaterte reaksjoner. Alle pasienter opplevde infusjonsrelaterte reaksjoner hovedsakelig under den første infusjonen. Midlertidig stopp av infusjonen korrigerer vanligvis disse symptomene uten å kreve videre behandling. Hos nesten alle pasienter kan behandlingen med preparatet gjenopptas etter at symptomene har løst seg uten gjentakelse. Infusjonsrelaterte reaksjoner forekommer sjelden med påfølgende behandlingssykluser. Benmargsdysfunksjon som fører til anemi, trombocytopeni, leukopeni og sjelden febernøytropeni er rapportert. Stomatitt er ofte rapportert hos pasienter som får kontinuerlig infusjon. En økning i forekomsten av CHF har blitt observert ved behandling med doksorubicin i en kumulativ dose> 450 mg / m2. i livet eller ved en lavere dose hos pasienter med risiko for å utvikle komplikasjoner fra hjertemuskelen. Sekundær akutt myeloid leukemi og myelodysplasi har blitt observert hos pasienter som får kombinasjonsbehandling med doksorubicin. Lokale nekrotiske endringer som følge av ekstravasasjon har blitt observert svært sjelden (i tilfelle symptomer, bør infusjonen stoppes umiddelbart og resten av legemidlet administreres i en annen blodåre). Sjelden har det forekommet gjentatt hudlesjoner på grunn av tidligere strålebehandling. Alvorlige hudsykdommer (Erythema multiforme, Stevens-Johnsons syndrom og toksisk epidermal nekrolyse) er rapportert svært sjelden etter markedsføring. Sjeldne tilfeller av venøs tromboembolisme, inkludert tromboflebitt, venøs trombose og lungeemboli, er rapportert (fordi kreftpasienter har høyere risiko for tromboembolisme, kan en årsakssammenheng med bruken av preparatet ikke fastslås). Nekrotiske endringer som følge av ekstravasasjon har blitt observert svært sjelden.
Graviditet og amming
Ikke bruk under graviditet med mindre det er absolutt nødvendig (risiko for alvorlige fødselsskader hos fosteret). Fertile kvinner bør unngå å bli gravid mens de eller deres partnere blir behandlet og i 6 måneder etter at behandlingen er avsluttet. Amming bør avbrytes før behandling med preparatet starter. HIV-infiserte kvinner bør under ingen omstendigheter amme sine spedbarn for å unngå smitte fra mor til barn.
Kommentarer
Preparatet har ingen eller ubetydelig innflytelse på evnen til å kjøre bil og bruke maskiner. Pasienter bør imidlertid unngå å kjøre bil eller bruke maskiner hvis de opplever svimmelhet eller søvnighet.
Interaksjoner
Forsiktighet bør utvises ved samtidig administrering av legemidler som interagerer med standard doksorubicinhydroklorid. Preparatet kan øke toksisiteten til andre behandlinger mot kreft. Ingen ytterligere toksisitet ble observert hos pasienter med solide svulster (inkludert bryst- og eggstokkreft) som ble behandlet samtidig med cyklofosfamid eller taxaner under kliniske studier. Hos AIDS-pasienter har standard doksorubicinhydroklorid blitt rapportert å potensere cyklofosfamid hemorragisk blærebetennelse og potensere levertoksisiteten til 6-merkaptopurin. Forsiktighet bør utvises når du bruker et annet cellegift samtidig, spesielt et som er skadelig for benmargsfunksjon.
Preparatet inneholder stoffet: Doxorubicin hydroklorid
Refusjonert medikament: NEI